Útero cervix durante el embarazo: el estándar de duración semanal en la tabla y las causas de las desviaciones
El examen del estado del cuello uterino es una importante herramienta de diagnóstico del obstetra-ginecólogo. La condición de esta parte del principal órgano reproductor femenino puede hablar del bienestar o la angustia de desarrollar un embarazo, el momento de la gestación y es posible hacer predicciones sobre el próximo nacimiento. Sobre lo que debería ser el cuello uterino durante el embarazo y por qué puede haber desviaciones, lo diremos en este material.
Que es
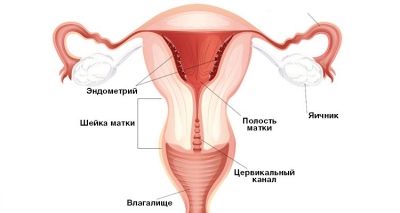
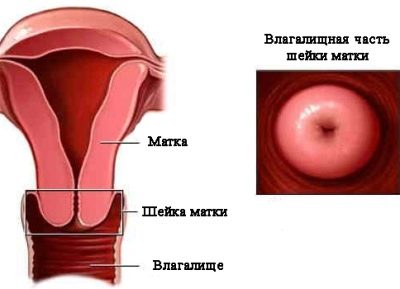
El cuello uterino es el nombre en latín del cuello uterino, la parte inferior del principal órgano reproductor de las mujeres. Dentro del cuello uterino pasa el canal cervical, la parte inferior del cuello se introduce en la vagina y la parte superior se comunica con el útero.
La naturaleza ha asignado funciones importantes a esta parte cilíndrica del útero.
Antes del embarazo, el cuello juega el papel. "Portero" cerrando fuertemente la entrada para infecciones, gérmenes e incluso espermatozoides, Si llegan a la hora equivocada. El moco cubre completamente el canal cervical.
Una vez al mes, el cuello organiza una "jornada de puertas abiertas" - esto sucede antes de la ovulaciónCuando está bajo la influencia de las hormonas, el moco se vuelve fluido, liberando el paso al canal cervical para las células germinales masculinas.
Si se ha producido el embarazo, el cuello uterino vuelve a "sellar" el paso con un tapón de moco, protegiendo de manera confiable el embrión en desarrollo y, posteriormente, el feto, de microbios, hongos, microflora destructiva y todo lo que pueda dañar.
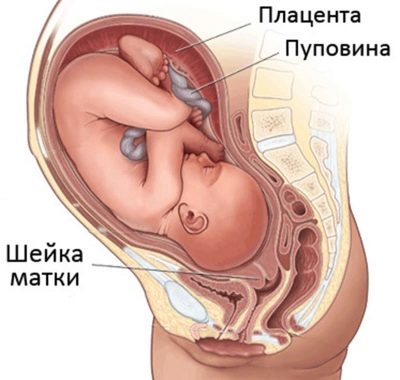
Además, es responsabilidad del cuello mantener al bebé en el útero antes del parto. Si es débil e incapaz de hacer frente a esta tarea, existe una amenaza real de aborto.
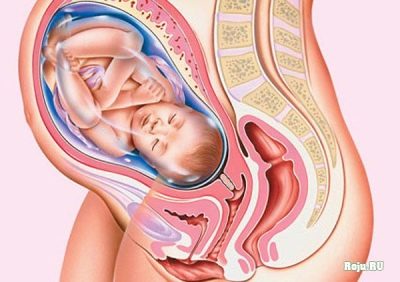
Durante el parto, el cuello uterino pequeño hace un gran trabajo: se abre tan grande que la cabeza del bebé puede atravesarlo. Es a través del canal cervical que, después de 9 meses, el bebé abandona el útero para comenzar una vida independiente en este mundo.
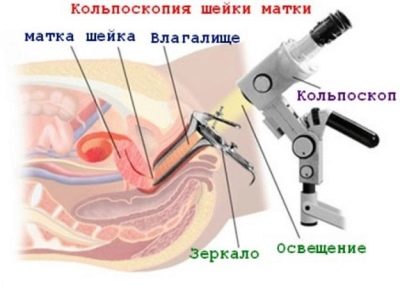
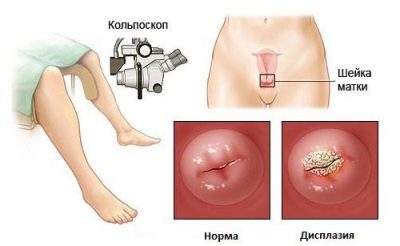
Anatómicamente, el cuello uterino es bastante complejo. Ella tiene una parte vaginal: los médicos la examinan en un examen de rutina con un espejo. Las estructuras más profundas son las bóvedas vaginales, a través de las cuales el cuello uterino está conectado a la cavidad uterina. Para inspeccionarlos, un espejo ginecológico no será suficiente, necesita un dispositivo especial de colposcopio y el procedimiento de inspección se llamará colposcopia.
¿Cómo y por qué se realiza la medición?
Los parámetros del cuello uterino se miden de dos maneras: en la silla ginecológica con un espejo y un colposcopio y en los diagnósticos de ultrasonido.
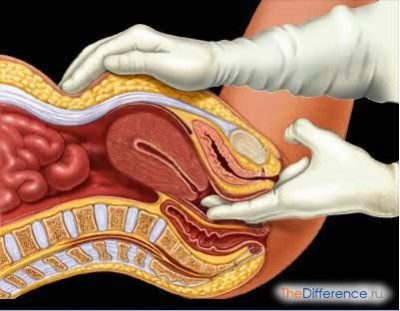
En un estudio manual, el médico puede determinar la condición del sistema operativo externo, la densidad del cuello uterino y el cierre o apertura del canal cervical.
El ultrasonido mide la longitud y también proporciona una imagen más precisa del estado del orificio interno (la unión con la cavidad uterina), que no se puede examinar por otros medios.
Al registrarse, el médico realiza un examen manual y, al mismo tiempo, se toman frotis de la flora vaginal para su análisis. En el primer trimestre, también se realiza una colposcopia para la mujer, que proporciona más información que el examen de espejo habitual.
Las mediciones de la longitud del cuello uterino son recomendables solo después de las 20 semanas de embarazo, cuando el bebé comienza a crecer activamente y aumenta la carga y la presión sobre el cuello uterino.
Hasta 20 semanas, la duración del cuello uterino en diferentes mujeres embarazadas es diferente, mucho depende de los valores individuales. Sin embargo, para la semana 20, los tamaños de la parte inferior del útero en diferentes mujeres alcanzan los mismos valores promediados, y la longitud se vuelve importante para el diagnóstico.
En la mitad del embarazo, la ecografía suele hacerse. transabdominalColocar el sensor del escáner en el abdomen de una mujer embarazada y realizar una inspección a través de la pared abdominal anterior. Si existe la sospecha de un alargamiento o acortamiento del cuello uterino, así como otras anomalías, el médico aplica un método de ultrasonido intravaginal, en el cual el sensor se inserta en la vagina. A través de una pared vaginal más delgada, el cuello uterino es claramente visible.
El control sobre el tamaño y otros parámetros del cuello uterino es necesario para garantizar que el niño no esté amenazado con un parto prematuro, que no haya una amenaza de infección intrauterina, lo que también es posible si el canal cervical se abre ligeramente o se abre completamente
Durante todo el período de llevar a un bebé sano Una mujer se somete a exámenes cervicales cuatro veces. Si hay motivos de preocupación, entonces los diagnósticos se prescribirán con más frecuencia, tantas veces como sea necesario.
Cambios durante el embarazo
En una mujer no embarazada, la longitud del cuello uterino es de unos 3-4 cm con un ancho de 2,5 centímetros. Estos valores no son absolutos, puede haber ciertas variaciones individuales.
Si una mujer no está embarazada, pero solo planea concebir un bebé, su cuello uterino es rosado y liso, y cuando la examina por un espejo se ve un poco brillante.
En las primeras etapas
Cuando se produce el embarazo, el cuello uterino sufre importantes cambios internos y externos. Debido al aumento del suministro de sangre, el delicado color rosado se reemplaza por el púrpura, el azulado y el azulado.
Comienza el proceso de "maduración", que durará todos los nueve meses, porque el pequeño cuello tendrá que engrosarse, crecer, volverse más grueso y más elástico, para garantizar el paso del bebé en el proceso genérico.
En el primer trimestre, la condición de los médicos del cuello uterino puede juzgar Sobre la posibilidad de aborto espontáneo, aborto involuntario.. Si el cuello está flojo, durante el examen se le pasa el dedo al ginecólogo, entonces es muy probable que ocurran tales eventos adversos.
Normalmente, en las primeras etapas del cuello se debe desviar ligeramente hacia el ano, para estar bien cerrado.
Un canal cervical poco cerrado crea no solo el riesgo de aborto espontáneo, sino también la amenaza de la penetración de microbios, hongos y virus patógenos en el útero, que pueden dañar las membranas fetales y provocar la muerte del feto.
A veces, la infección intrauterina se convierte en anomalías y malformaciones del desarrollo del bebé, enfermedades congénitas.
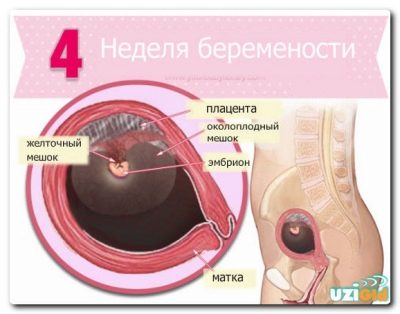
Los primeros cambios en el cuello comienzan aproximadamente. 4 semanas de embarazocuando un óvulo fetal en crecimiento comienza a hincharse un poco, la pared del útero a la que está unido. Esto crea una ligera asimetría.
El cuello uterino cambia su posición en el espacio, si durante la ovulación se elevó más para aumentar las posibilidades de penetración de los espermatozoides, ahora la tarea principal es no perder el óvulo fertilizado, ya que el segmento inferior del útero tiene que caer y reclinarse.
Muchas mujeres que quieren saber rápidamente si el embarazo ha llegado, están interesadas en saber qué es lo que el cuello debe tener al tacto, no es ningún secreto que muchas personas que planean el embarazo se llevan a cabo en casa por su cuenta. Aproximadamente 8-10 días después de la concepción bajo la influencia de la hormona progesterona, el cuello uterino se vuelve más blando. El canal cervical, por el contrario, más densamente cerrado.
Un cérvix rígido en un período temprano puede indicar una amenaza asociada con el aumento del tono del útero. Esto puede suceder, por ejemplo, con enfermedades autoinmunes o con falta de progesterona.
En términos tardíos
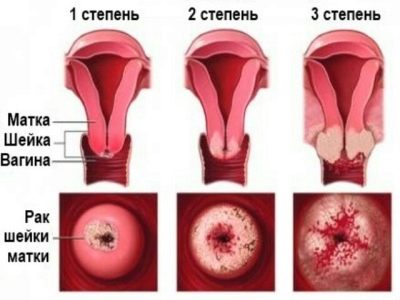
En el tercer trimestre, ya que el cuello uterino es uterino, los médicos juzgan el momento del parto. Esta parte del útero se vuelve más suave. La longitud del cuello uterino disminuye gradualmente a la mitad, y en la ecografía puede ver cómo se expande la faringe interna, preparándose para el próximo parto.
Este proceso es lento, gradual y lleva varios meses. Los cambios se producen bajo la influencia de las hormonas - estrógeno.
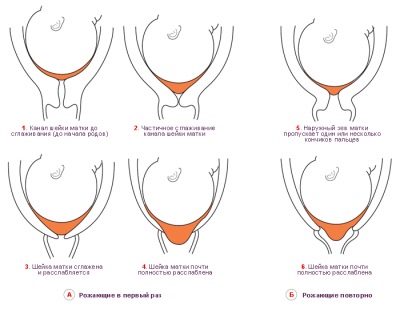
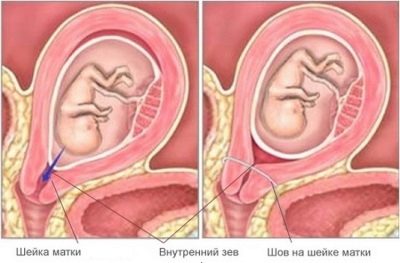
A las 38 -39 semanas, el médico puede comenzar a verificar la preparación cervical para el parto.. Dicha disposición puede ser juzgada por la capacidad del canal cervical para pasar a través del dedo de un médico examinador.
Está estrictamente prohibido realizar tal palpación por su cuenta, y técnicamente es lo suficientemente afortunado para hacerlo.
A veces, una semana o varios días antes de dar a luz, una mujer puede notar una descarga del tapón de moco, que durante todo el embarazo sirvió como un obstáculo para los microbios patógenos. El cuello se alisa gradualmente, comienza a expandirse. Para algunas mujeres, tal preparación del cuello uterino "comienza" solo a las 40 semanas, y para algunas, incluso más tarde.
Si una mujer da a luz a un primogénito, es posible que El cuello puede comenzar a cambiar de antemano, y lo hará bastante lentamente. Para multiparous, la preparación comienza más tarde y procede más rápido. Tienen un cuello que "recuerda" cómo comportarse en las circunstancias.
Si el cuello uterino no tiene prisa, los médicos pueden prescribir un tratamiento preparatorio que ayudará a que el cuello "madure" más rápido. La conveniencia de tal estimulación por los ginecólogos modernos se considera controversial.
Algunos médicos creen que hay necesidad de estimulación, otros creen que es necesario esperar y confiar en la naturaleza, que sabe mejor que cualquier médico cuando nace el niño.
Longitudes Semanales
Si observa anomalías en el estado del cuello uterino a tiempo, entonces la probabilidad de preservar un embarazo problemático es casi del 95%, porque en el arsenal de la medicina moderna hay muchas formas de influir en el comportamiento del cuello uterino: medicamentos, fijadores especiales que se instalan directamente en el cuello uterino, así como pequeños métodos quirúrgicos (cierre ). Por eso es importante inspeccionar a las futuras madres al menos cuatro veces durante el período de gestación.
Inspecciones de rutina, si no hay razón para temer por la salud de la madre y el niño, realice una a las 20 semanas, 28 semanas. Luego a las 32 y 36 semanas. Si el médico tiene inquietudes, la mujer se queja de dolor, secreción, que no puede considerarse normal durante el embarazo, el estudio y la medición de la longitud del cuello uterino se llevarán a cabo de forma no planificada por razones de emergencia.
Cuáles son las normas de la longitud del cuello uterino para diferentes períodos de embarazo, ya que este indicador varía según la semana, aprenderá de esta tabla.
Longitud cervical:
Termino obstétrico | Longitud media, mm | En el primer embarazo | Con embarazo repetido | Rango normal, mm | Posible desviación, mm |
10-14 semanas | 35,4 | 35,3 | 35,6 | 28-45 | 5,1 |
15-19 semanas | 36,2 | 36,5 | 36,7 | 30-48 | 5,3 |
20-24 semanas | 40,3 | 40,4 | 40,1 | 32-48 | 4,5 |
25-29 semanas | 41 | 40,9 | 42,3 | 34-49 | 4,3 |
30-34 semanas | 36,4 | 35,8 | 36,3 | 34-43 | 3,7 |
35-40 semanas o más | 28,6 | 28,1 | 28,4 | 20-37 | 4,5 |
Como se puede ver en la tabla, en las mujeres que van a dar a luz por primera vez, la longitud del cuello uterino al comienzo del embarazo aumenta más lentamente que la de las multíparas. En el tercer trimestre, el tamaño normal del cuello uterino se estima en una escala especial creada específicamente para esto.
Cada indicador se estima en un cierto número de puntos, el resultado es un cuadro clínico más o menos verdadero.
Para juzgar la madurez del cérvix puede basarse en varios criterios:
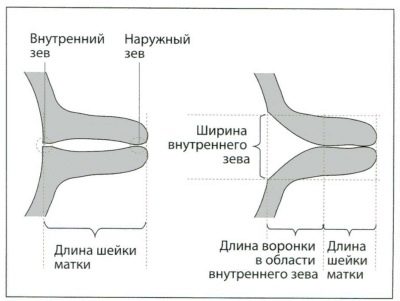
- Consistencia Denso - 0 puntos, ligeramente suavizado - 1 punto, suave - 2 puntos.
- Longitud Más de 20 mm - 0 puntos, 10-20 mm - 1 punto, menos de 10 mm - 2 puntos.
- Posición en el espacio.El cuello es rechazado hacia atrás - 0 puntos, rechazado hacia adelante - 1 punto, ubicado justo en el centro perpendicular a la entrada a la vagina - 2 puntos.
- Grado de descubrimiento. Si el dedo del médico no pasa al canal cervical - 0 puntos, si pasa 1 dedo - 1 punto, si pasan 2 dedos y más - 2 puntos.
Posibles desviaciones y sus causas.
Las mediciones y comparaciones de resultados con las normas existentes causan muchas preguntas para las mujeres en la "posición". Las desviaciones, de hecho, pueden ser indicadores de problemas. Echemos un vistazo a las anomalías más comunes y sus causas.
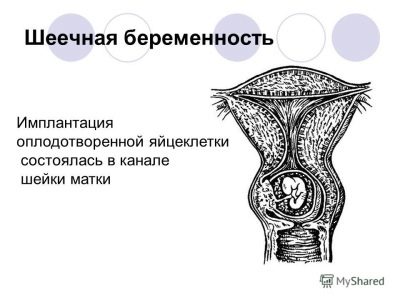
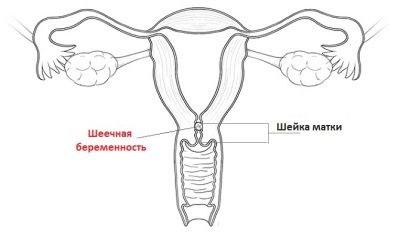
Embarazo en el cuello uterino
Si en el término temprano el cuello uterino se agranda por encima de la norma, el médico puede sospechar un llamado embarazo cervical. Este es un tipo de embarazo ectópico, en el cual un óvulo fertilizado no se implanta en el útero, como lo pretende la naturaleza, sino en el cuello uterino o el istmo.
Allí, teóricamente, un embrión puede vivir y desarrollarse aproximadamente de 4 a 5 semanas, con menos frecuencia, de 6 a 7 semanas. Después de eso, las condiciones se vuelven insoportables, y el feto muere y es rechazado, se produce un aborto involuntario, A veces acompañado de grandes pérdidas de sangre.
Se considera que la patología es bastante rara, se diagnostica con menos frecuencia que en el 0.01% de todos los embarazos. La adherencia a las paredes del canal cervical del óvulo puede deberse a varios motivos, muchos de los cuales no se conocen en la actualidad.
Los médicos tienden a creer que esto es posible, si las condiciones para la implantación en el útero no cumplen con los requisitos, el blastocito simplemente no se puede reparar y en la búsqueda de refugio hay un descenso en el cuello.
La razón puede ser un aborto reciente., luego de lo cual la mujer ignoró las recomendaciones para protegerse durante algún tiempo. Un embarazo que una joven madre decidió después de una cesárea puede convertirse en cervical si han pasado menos de 3 años desde la operación.
Las mujeres con mioma uterino previamente diagnosticado y adherencias también tienen un mayor riesgo que otras.
Cualquier intervención: cirugía, traumatismo, inflamación del útero puede ser la causa de un embarazo cervical o isquémico posterior. Los síntomas pueden no ser. Lo primero que notará el médico durante el examen será el cuello uterino demasiado grande con el útero demasiado pequeño. Después de esto, se prescriben ecografía y colposcopia.
Un análisis de sangre para determinar la gonadotropina coriónica, una hormona que es común a todas las mujeres embarazadas desde el día de la implantación, muestra un nivel muy bajo de hCG, que no es típico en el último período mensual indicado en la fecha.
En la ecografía, el médico no encontrará el óvulo en el útero, y un examen cuidadoso del canal cervical lo encontrará allí. Hace algunas décadas no había otra manera de resolver este problema, cómo extirpar completamente el útero. Muchas mujeres con embarazo cervical han perdido la oportunidad de tener hijos en el futuro.
Ahora hay formas menos crueles de ayudar a una mujer y de salvar sus posibilidades de ser madre en el futuro. Aspiración al vacío y escisión con láser del lugar de crecimiento interno del embrión en el cuello uterino. Los riesgos de complicaciones después de tales intervenciones son bastante altos, pero la medicina moderna enfrenta con éxito la tarea.
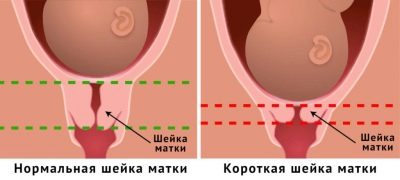
Cuello corto
El cuello corto (al comienzo del embarazo es menor a 25-27 mm) puede ser una característica congénita de los órganos reproductivos femeninos, y la consecuencia de efectos traumáticos, abortos, por ejemplo, o procesos inflamatorios que causaron el acortamiento del segmento inferior del útero. En cualquier caso, la duración insuficiente de esta parte del sistema reproductivo conlleva un grave peligro para el niño y la mujer.
Normalmente, el cuello se extiende al comienzo del embarazo y se acorta más cerca del parto. Cuello corto Con gran dificultad, podrá hacer frente a la carga de sostener a un bebé en crecimiento en la cavidad uterina. Se pueden producir abortos espontáneos, parto prematuro, parto rápido, rotura del cuello uterino.
Un cuello uterino acortado crea un mayor riesgo de infección intrauterina del feto, ya que no puede servir como una protección confiable contra patógenos y virus.
El médico podrá detectar acortamiento en la primera admisión, si se realizó antes del inicio del embarazo. Sin embargo, con el desarrollo posterior de un cuello uterino corto, por ejemplo, en el contexto de la insuficiencia hormonal en el primer trimestre, el problema puede detectarse solo en la semana 12 del embarazo, cuando la futura madre vendrá para un examen de detección.
Los síntomas a veces aparecen después de este período, más cerca del cuarto mes de embarazo.
Un bebé en crecimiento comienza a ejercer una presión más tangible en el cuello corto, y la mujer puede comenzar a quejarse de que le duele en la parte inferior del abdomen y, a veces, incluso sangra ligeramente.
La asignación en este caso es del carácter de sangre o sangre, a veces con impurezas de moco. Si el acortamiento se confirma con los resultados de una ecografía vaginal, entonces se decide la cuestión de cómo ayudar. En algunos casos, el cuello puede volverse más fuerte bajo la influencia de drogas, por ejemplo, hormonas, si no son suficientes, pero no puede alargarse bajo ninguna circunstancia.
Durante el embarazo, tal futura madre será observada más de cerca como sea necesario para hospitalizar, para brindar tratamiento orientado a la preservación y prolongación del embarazo.
En el cuello uterino se puede instalar pesario - Un anillo especial que lo fijará y reducirá la carga del órgano genital en crecimiento en el cuello corto.
Otro metodo es Circulo Se basa en la costura del cuello, lo que impedirá mecánicamente su apertura prematura. Es razonable realizar suturas solo en las primeras etapas y hasta 26 a 29 semanas de gestación, después de este período intentan no realizar la marcación.
Cuello largo
El cuello uterino largo del útero puede ser desde el nacimiento o después de operaciones experimentadas, incluidos abortos y legrado, enfermedades inflamatorias del sistema reproductivo: útero, apéndices y ovarios. Muy a menudo, los primeros síntomas de esta patología se manifiestan precisamente durante el embarazo.
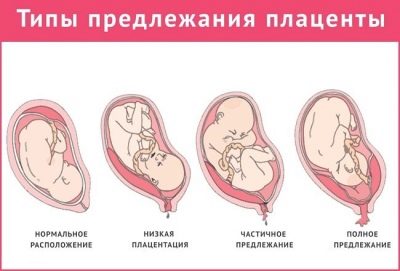
La elongación del segmento inferior del útero conduce a proporciones incorrectas del órgano reproductor, y por lo tanto aumenta el riesgo de apego patológico de la placenta cuando este órgano temporal se encuentra en el centro, demasiado bajo o lateralmente.
La altura de la placenta es de gran importancia, especialmente en el segundo y tercer trimestres, depende de qué tan bien se le proporcionará al bebé todos los nutrientes y oxígeno necesarios.
Mujeres con un cuello uterino patológicamente alargado. riesgo en el parto. El proceso mismo del nacimiento de un niño en el mundo se prolonga en la naturaleza, ya que dar a luz a los primerizos dura casi 14 horas, y para los multíparas, de 9 a 12 horas.
El órgano alargado se abre más largo, más lento, más doloroso.
Cuando un niño pasa por ese canal, el riesgo de hipoxia aumenta, ya que la cabeza y el cuello están en el mismo plano.
La dificultad radica en el hecho de que Es imposible determinar la patología en un examen de rutina por un ginecólogo. Se puede sospechar una anomalía solo durante la colposcopia y se puede confirmar o refutar solo mediante diagnósticos de ultrasonido.
Tal desviación no requiere un tratamiento especial, ya que el cuello largo diagnosticado en una fecha temprana puede suavizarse y disminuir hacia el parto. Si esto no sucede, es probable que los médicos utilicen uno de los métodos para estimular el parto.
Antes del parto, se recomienda una mujer de masaje., que contribuye a la salida de la linfa, y también fortalece los músculos de los órganos pélvicos. La medicación es raramente prescrita.Principalmente en caso de embarazos post-embarazo.
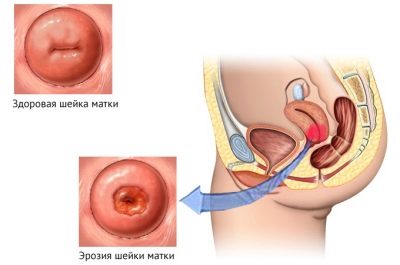
La erosion
De acuerdo con los resultados de la biometría de este cuerpo, así como un examen manual, el médico puede informar que la longitud es normal, pero hay erosión.Más del 60% de las embarazadas se enfrentan a este fenómeno. En algunos casos, se observaron cambios en la membrana mucosa del cuello uterino incluso antes del inicio de la posición "interesante", pero Es posible que se desarrolle erosión durante el embarazo.
Las razones son variadas. La mucosa puede cambiar bajo la influencia de las hormonas, si una mujer antes del inicio del embarazo tomó anticonceptivos orales, así como en el caso de un déficit o exceso de ciertas hormonas durante el parto del bebé. La causa puede ser la inflamación que se transfirió previamente, y algunas veces puede manifestar erosión solo después del inicio del embarazo.
Las mujeres que tienen antecedentes de enfermedades venéreas e infecciones de transmisión sexual, trabajo de parto difícil, traumatización de este órgano y abortos múltiples han sufrido erosión. Incluso la incapacidad para realizar jeringas y los kilos de más de manera adecuada puede llevar al desarrollo de tales complicaciones.
Síntomas que una mujer puede sentir a sí misma. En cualquier etapa del embarazo, cuando se produce la erosión, puede haber sensaciones incómodas "adentro" durante el coito, a veces las madres embarazadas se quejan de la aparición de escasa secreción rosada o sangrienta. Más de la mitad de las mujeres no experimentan ningún síntoma.
Durante el embarazo, la erosión no se trata.
Métodos estándar para hacer frente a este problema desagradable - cauterio y exposicion laser - las mujeres embarazadas están contraindicadas debido al riesgo de una cicatriz, que puede causar muchos problemas y dolor durante el parto, y también puede crear una amenaza adicional de ruptura de órganos. Por lo tanto, el tratamiento se pospone para más adelante.
Por cierto, en muchas mujeres la erosión después del parto pasa por sí sola. En el feto y durante el embarazo, este problema no tiene ningún efecto.
Displasia
La colposcopia puede mostrar otro problema: la displasia cervical. Este término se refiere a los cambios en el epitelio que tienen requisitos previos precancerosos. La mayoría de las veces, la enfermedad se encuentra en mujeres de 25 a 33-35 años. Si la enfermedad se puede determinar en las primeras etapas, se considera que la displasia es completamente reversible y se pueden evitar las consecuencias negativas.
Externamente, con el examen manual, la displasia puede confundirse con la erosión, ya que el cuadro clínico es similar, pero la colposcopia y las pruebas de laboratorio nos permiten establecer la principal diferencia. Se basa en el hecho de que durante la erosión el daño al epitelio es de naturaleza mecánica superficial, y en caso de displasia es celular, es decir La destrucción tiene lugar a un nivel más profundo, celular.
Más a menudo, la enfermedad es causada por virus de papiloma humano de 16 y 18 tipos. Son "ayudados" activamente por otros factores que contribuyen al desarrollo de la enfermedad: el tabaquismo, la inmunidad débil o la inmunodeficiencia, los procesos inflamatorios crónicos en los órganos reproductores que no han sido tratados durante mucho tiempo.
Durante el embarazo, los cambios hormonales que han cambiado por razones naturales pueden afectar el desarrollo de la displasia. La vida sexual demasiado temprana y el parto prematuro también son factores de riesgo.
Prevenir el desarrollo de cáncer permite métodos modernos de tratamiento - farmacológico y quirúrgicoasí como el seguimiento constante del estado posterior del cuerpo. Sin embargo, durante el embarazo, el uso de medicamentos y aún más por lo que la operación es indeseable. La displasia leve rara vez se convierte en cáncer y, por lo tanto, solo requiere observación.
Una forma grave de la enfermedad puede hacer que una mujer sea una opción: dejar al niño o abortar y aceptar una operación de emergencia.
En cada caso, el problema se resuelve de forma individual.
Las estadísticas médicas no son demasiado optimistas: alrededor del 30% de las mujeres embarazadas que eligieron el embarazo, y por lo tanto la cirugía ginecológica se pospuso, se registraron posteriormente en el centro de oncología debido al desarrollo de cáncer cervical.
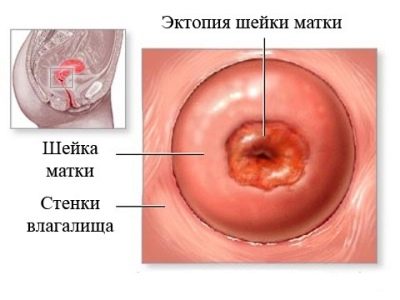
Ectopía
Ectopia también se asemeja a la erosión, incluso se llama pseudo-erosión.En esta patología, parte del epitelio cilíndrico se mezclará en la vagina. En el examen, el médico ve una mancha roja que se asemeja a cambios erosivos.
Una mujer puede quejarse de una descarga copiosa de color amarillo, blanco o verdoso con un olor desagradable. Las causas de este fenómeno pueden ser traumáticas, pero la mayoría de las veces son infecciosas. e indicar la presencia de infecciones, o que las infecciones se han transmitido en el pasado.
Los abortos anteriores, las interrupciones hormonales, la vida sexual iniciada demasiado pronto pueden aumentar la probabilidad de ectopia. Sin embargo, en la mayoría de los casos, los médicos son bastante optimistas, porque la ectopia tiene razones fisiológicas.
Los cambios que sufren el segmento inferior del útero durante la gestación del bebé, conducen a cambios en el tejido orgánico. Después del parto, la ectopia, que no es causada por patologías, inflamación o infecciones, generalmente desaparece sin dejar rastro.
Conclusión
Biometría cervical - un estudio importante, para abandonar lo que no es práctico. Este estudio es recomendado por el Ministerio de Salud, pero no se cobra. Por lo tanto, una mujer siempre tiene derecho a negarse a someterse a frotis, colposcopia, ultrasonido.
Por qué no se debe hacer esto, no es necesario explicarlo, porque se debe controlar la salud de la mujer y su hijo para detectar cambios a tiempo y tomar medidas urgentes.
Ginecólogo-obstetra I. Yu. Skripkina le dirá cómo se abre el cuello uterino antes del parto.