Interpretación de CTG durante el embarazo.
Durante el nacimiento de la niña, la futura madre aprende muchas nuevas abreviaturas literales para sí misma: ultrasonido, BPR, DBK, HCG. Se vuelven claros e incluso familiares. En el último trimestre, otro estudio de diagnóstico, clasificado como CTG, se asigna al "secreto" en el código de la letra. Su conducta generalmente no causa preguntas, pero solo unos pocos pueden descifrar los resultados. Cómo entender lo que está escrito en la conclusión de CTG, lo diremos en este material.
Que es
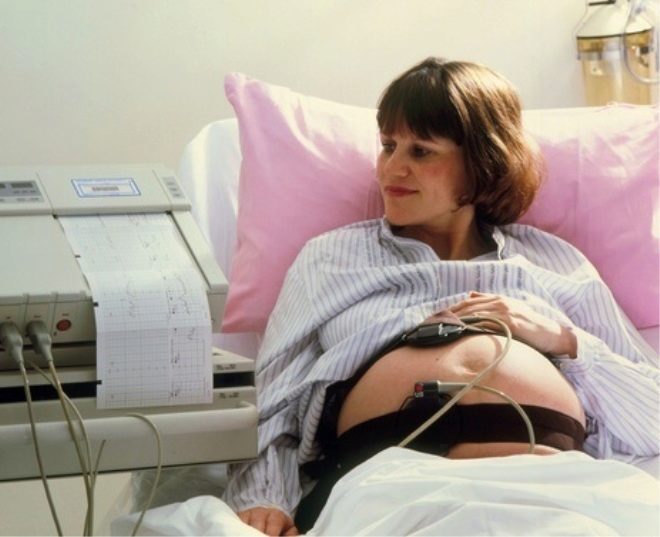
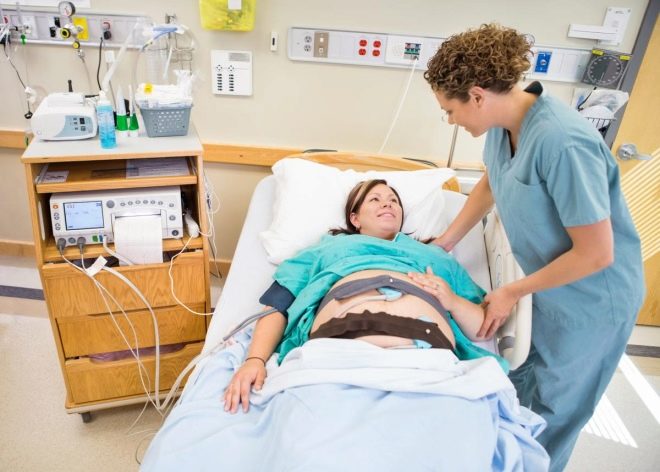
La cardiotocografía (así es como se descifra el nombre del examen) es una forma no invasiva, segura e indolora de averiguar la condición del bebé, cómo se siente. Tal encuesta se lleva a cabo A partir de las 28-29 semanas de embarazo. Con mayor frecuencia, las futuras madres se refieren a KTG por primera vez a las 32-34 semanas, y luego el estudio se repite inmediatamente antes del inicio del proceso de parto.
Durante el parto en sí, CTG se usa a menudo para determinar si el bebé tiene hipoxia aguda durante el paso por el canal de parto.
Si el embarazo avanza bien, no hay necesidad de CTG adicional. Si al médico le preocupa que esté procediendo con complicaciones, entonces CTG se prescribe individualmente, parte de esto debe hacerse semanalmente o incluso cada pocos días. No hay daño de tal diagnóstico ni para el niño ni para la madre.
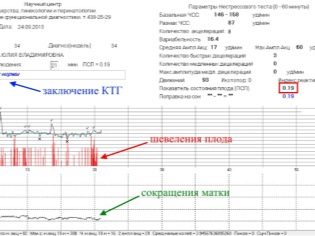
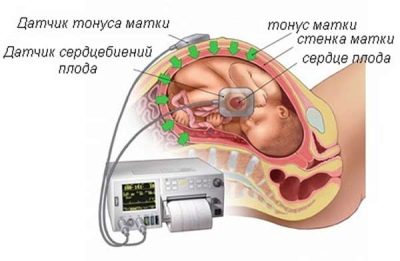
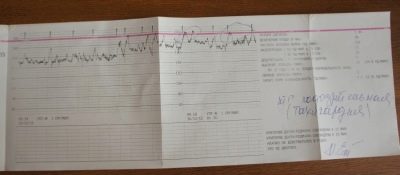
La cardiotocografía te permite descubrir Características del latido del corazón del bebé. El corazón del niño responde inmediatamente a cualquier circunstancia adversa, cambiando la frecuencia de sus latidos. Además, el método determina las contracciones de los músculos uterinos. El registro de cambios se realiza en tiempo real, todos los parámetros se registran simultáneamente, sincrónicamente y se muestran en gráficos.
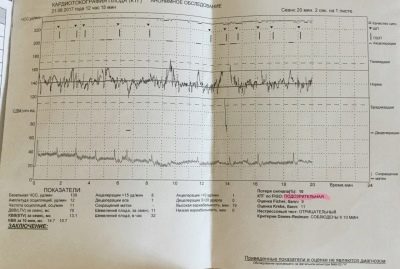
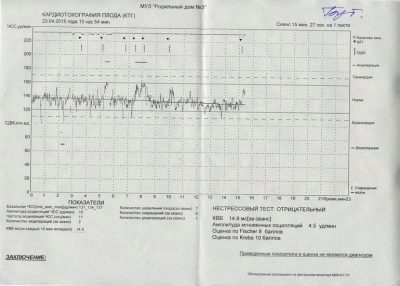
La primera tabla es un tacograma que muestra los cambios en los latidos del corazón del bebé. El segundo es una representación gráfica de las contracciones uterinas y los movimientos fetales. Se llama histerograma o tograma (las mujeres a menudo usan la abreviatura "Toko"). La frecuencia cardíaca de las migajas está determinada por un sensor ultrasónico altamente sensible, y la tensión del útero y las perturbaciones son capturadas por un medidor de tensión.
Los datos obtenidos se analizan mediante un programa especial que muestra ciertos valores numéricos en el formulario de investigación, que tendremos que descifrar juntos.
Técnica de
La futura madre debe acudir a CTG con calma, ya que la emoción y los sentimientos de una mujer pueden afectar los latidos del corazón de su bebé. Es aconsejable pre-comer, ir al baño, porque el examen dura mucho tiempo - De media hora a una hora, y en ocasiones más.
Debe apagar su teléfono celular, sentarse cómodamente en una posición que le permita pasar la siguiente media hora con comodidad. Puede sentarse, recostarse en un sofá, tomar una posición del cuerpo reclinada, en algunos casos, la CTG puede incluso realizarse mientras está de pie, siempre y cuando la futura madre esté cómoda.
Un sensor ultrasónico se fija al abdomen en el área de inserción del tórax del niño, que detectará los cambios más leves en la naturaleza de los latidos del corazón y la frecuencia cardíaca.
Se coloca un cinturón ancho encima de él, un medidor de tensión, que determinará el momento en que se ha producido la contracción uterina o el movimiento del bebé debido a pequeñas fluctuaciones en el abdomen. Después de eso, comienza el programa y comienza el estudio.
En esta etapa, una mujer embarazada puede tener dos preguntas: qué significan los porcentajes en el monitor fetal y qué indican los sonidos que se escuchan durante la CTG. Ayudemos en esto:
- Sonidos durante el estudio. El sonido del latido del corazón del niño, que ya es familiar para la futura madre, no necesita explicación. Anteriormente, los especialistas en ultrasonido probablemente ya le habían brindado a la mujer la oportunidad de escuchar los latidos de un corazón pequeño. Durante CTG, una mujer, si el dispositivo está equipado con un altavoz, lo escuchará constantemente. De repente, una mujer puede escuchar un sonido largo y fuerte, como un estorbo. Así que el bebé se mueve. Si el dispositivo comienza a emitir un pitido repentino, indica una pérdida de señal (el bebé giró y se alejó del sensor ultrasónico, la señal se alteró).
- Porcentajes en la pantalla. Porcentaje se refiere a la actividad contráctil del útero. Cuanto más activamente se reduce el principal órgano reproductor femenino, más razones tiene el médico para hospitalizar a una mujer. Si los valores se acercan al 80-100%, estamos hablando del comienzo del parto antes del parto. Los indicadores en el rango del 20-50% para asustar a una mujer no deben dar a luz tan pronto como sea posible.
Decodificando resultados
Comprender la abundancia de números y términos complejos no es tan difícil como parece a primera vista el resultado de CTG. Lo principal es entender y estar bien al tanto de qué conceptos estamos hablando.
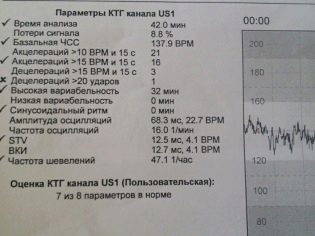
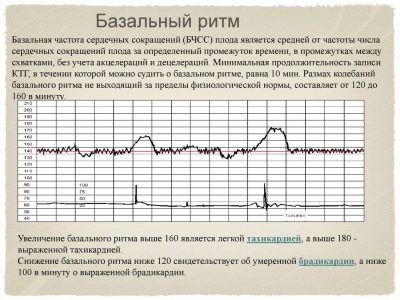
Frecuencia cardiaca basal
Ritmo cardíaco básico o basal: el valor promedio de la frecuencia cardíaca del bebé. La madre, que vendrá a CTG por primera vez, puede sorprenderse de que el corazón del bebé late de manera muy desigual, los indicadores cambian con cada segundo: 135, 146, 152, 130 y así sucesivamente. Todos estos cambios no se escapan del programa, y en los primeros diez minutos de la encuesta, muestra el valor promedio, que para un bebé determinado será básico o basal.
Este parámetro en el tercer trimestre no cambia según la semana en particular, como piensan algunas mujeres embarazadas. Tanto a las 35-36 semanas como a las 38-40, la frecuencia cardíaca basal solo refleja los valores promedio de la frecuencia del latido cardíaco del niño y de ninguna manera indica el período de gestación o el sexo del niño.
La frecuencia cardíaca basal es de 110 a 160 latidos por minuto.
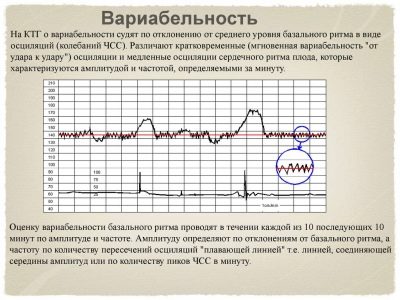
Variabilidad
Como puede entenderse por el sonido de una palabra, este concepto esconde variantes de algo. En este caso, se consideran las variantes de desviación de la frecuencia cardíaca con respecto a los valores base. En medicina, se usa otro nombre para este fenómeno, que también puede ocurrir en conclusión: las oscilaciones. Son lentos y rápidos.
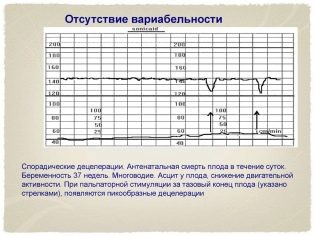
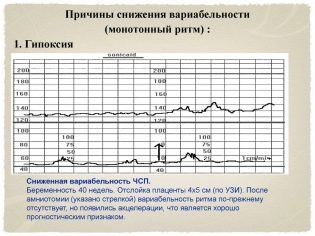
Refleje rápidamente los cambios más leves en tiempo real, ya que, como ya se mencionó, cada latido cardíaco del feto muestra una frecuencia cardíaca diferente. Las oscilaciones lentas son bajas, medias y altas. Si en un minuto de tiempo real, la frecuencia de las contracciones del corazón de un niño era de menos de 3 latidos por minuto, hablan de baja variabilidad y baja oscilación. Si el rango por minuto oscilaba entre tres y seis latidos, entonces estamos hablando de variabilidad promedio, y si las fluctuaciones en una dirección u otra fueron más de seis latidos, la variabilidad se considera alta.
Para imaginarlo más claramente, démosle un ejemplo: el dispositivo registró un cambio en la frecuencia cardíaca fetal de 150 a 148 por minuto. La diferencia es de menos de 3 latidos por minuto, lo que significa que es una variabilidad baja. Y si en un minuto la frecuencia cardíaca ha cambiado de 150 a 159, entonces la diferencia es de 9 latidos, esto es una gran variabilidad. La norma para un bebé sano con un embarazo sin complicaciones es la de oscilaciones altas y rápidas.
Las oscilaciones lentas son de varios tipos:
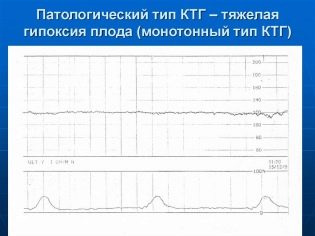
- monótono (cambios en la frecuencia cardíaca en cinco latidos por minuto);
- transitorios (la frecuencia cardíaca por minuto cambia a 6-10 latidos por minuto);
- wavelike (la frecuencia cardíaca cambia de 11 a 25 latidos por minuto);
- Galopando (más de 25 latidos por minuto).
Si en un minuto el salto en la frecuencia cardíaca se ve así: 140-142 latidos / min, entonces se trata de una oscilación lenta monótona, si en un minuto la frecuencia cardíaca cambia de 130 a 160, entonces se trata de una oscilación lenta al galope. Las oscilaciones en forma de onda se consideran un valor normal para un bebé sano, y otros tipos casi siempre acompañan a varias patologías del embarazo: enredos con el cordón umbilical, hipoxia, conflicto de rhesus.
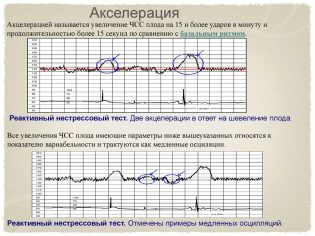
Aceleración y desaceleración
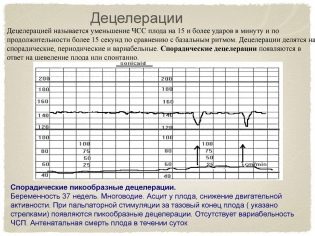
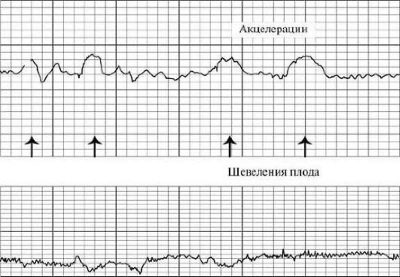
El cambio cuantitativo es oscilaciones, y el cambio cualitativo es aceleración y desaceleración. Mejora del ritmo - aceleración. En el gráfico parece un pico, un jag. La desaceleración del ritmo - desaceleración, se representa gráficamente como pico de arriba hacia abajo, es decir, falla. La aceleración es un aumento en la frecuencia de los latidos del corazón del bebé en 15 latidos por minuto o más y la preservación de ese ritmo durante más de 15 segundos.
La desaceleración es una disminución en el valor de la frecuencia cardíaca desde el valor base en 15 pulsaciones y la preservación de dicho ritmo durante 15 segundos o más.
En las actividades en sí no hay nada malo si hay más de dos grabadas en 10 minutos. Sin embargo, las aceleraciones demasiado frecuentes de igual duración y que ocurren a intervalos regulares son una señal de alarma, el niño se siente incómodo. La eliminación (reducción) no es peculiar en principio para un bebé sano, pero un pequeño número de ellos con otros indicadores normales de cardiotocografía puede ser una variante de la norma.
Revueltas
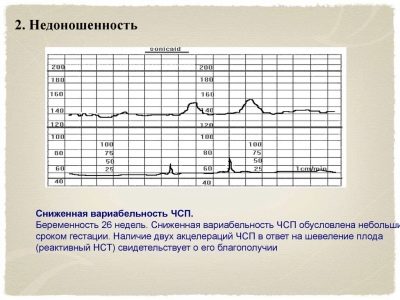
Cuánto movimiento debe ser, la pregunta es bastante complicada, porque no hay una respuesta definitiva a ella. Todos los niños tienen diferentes actividades físicas, están influenciados no solo por su propio bienestar, sino también por factores que no dependen de él: la dieta de la madre, su estado de ánimo y su estado emocional, e incluso el clima fuera de la ventana.
Si el bebé quiere dormir en el momento exacto en que se necesita la CTG, sus movimientos se mantendrán al mínimo.
Considerado una buena señal Si durante CTG un niño tiene al menos algunos movimientos registrados: en media hora, al menos tres, en una hora, al menos seis. Movimientos bruscos demasiado frecuentes: un signo alarmante que puede hablar de violaciones en el estado de las migajas. Movimientos muy raros, tampoco es un buen indicador. Sin embargo, si todos los demás valores de CTG son normales, el médico asumirá que el niño simplemente durmió durante toda la hora y le pedirá a la mujer que vuelva a realizarse un examen después de unos días.
Lo importante no es tanto las perturbaciones en sí mismas, como la relación entre ellas y el número de aceleraciones. En un niño normal y sano, con el movimiento, la frecuencia cardíaca aumenta. Si se rompe esta conexión y los movimientos no acompañan el aumento de la frecuencia cardíaca, y las aceleraciones en sí mismas surgen espontáneamente y no están conectadas con el movimiento, se cuestiona el bienestar del niño. En la gráfica, las perturbaciones se ven como rayas en la parte inferior, donde se marcan las contracciones uterinas.
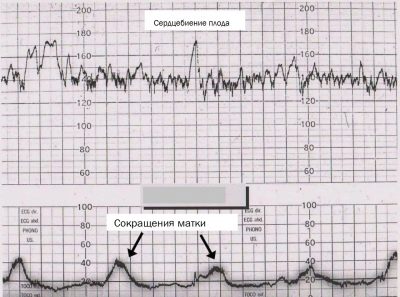
Contracciones uterinas
Las abreviaturas de los músculos uterinos se muestran en el gráfico inferior. Visualmente, se ven como gotas onduladas, porque la reducción comienza suavemente y termina no menos suavemente. No los confunda con los movimientos, están marcados por cortas líneas verticales. Es interesante que el cinturón del medidor de tensión detecte incluso aquellos cortes que una mujer no siente físicamente.
Los porcentajes significan actividad contráctil.
El tono del útero en CTG es definitivamente imposible, porque la presión dentro del útero se puede medir solo de una manera: insertar un electrodo delgado y largo en su cavidad, pero esto es imposible hasta que la vejiga fetal esté intacta y el parto no haya comenzado. Por lo tanto, el valor del tono del útero es constante - 8-10 milímetros de mercurio se toman como base. Un programa que analiza todos los indicadores sobre la contractilidad del principal órgano reproductor femenino puede "concluir" que se supera esta presión. Solo entonces puede el médico sospechar un tono, pero se necesitará un manual de papel en una silla ginecológica y una ecografía para confirmar.
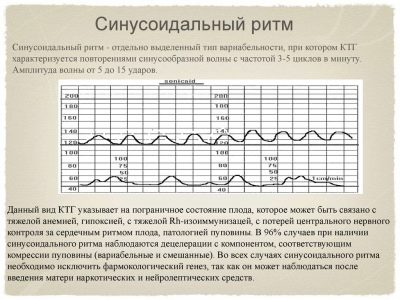
Ritmo sinusoidal
Si la conclusión dice "ritmo sinusoidal - 0 min", entonces este es un indicador muy bueno. Tal ritmo, indicado en la gráfica como sinusoides que se repiten a intervalos regulares, de igual duración, habla de patologías severas. Al mismo tiempo, el número de aceleraciones y desaceleraciones es mínimo o totalmente ausente. Si esta imagen gráfica persiste durante unos 20 minutos, los médicos pueden sospechar grandes problemas.
Este ritmo ocurre en niños con hipoxia grave no compensada, infección intrauterina grave y fuerte conflicto de Rhesus. Siete de cada diez bebés que mostraron un ritmo sinusoidal en CTG durante 20 minutos o más mueren en el útero o inmediatamente después del nacimiento.
Tabla de normas de los principales indicadores:
Parámetro medido | Valor normal |
Frecuencia cardíaca de frecuencia base | 108-160 latidos / min en reposo y 120-180 latidos / min durante la agitación |
Variabilidad | Altas oscilaciones instantáneas Oscilaciones de ondas lentas, variabilidad total - 5-25 latidos / min |
Número de aceptaciones | No más de 15 latidos por minuto, al menos 2 veces por examen |
Desacoplamiento | Falta o no supera los 15 latidos / min. |
Revueltas | 6 o más por hora |
Valoración del feto - puntos
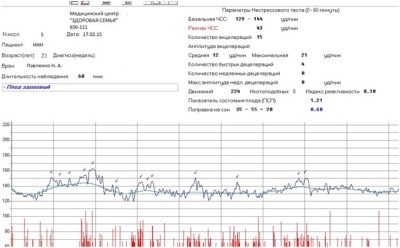
Para evaluar la condición del feto, los médicos usan métodos para calcular los resultados en puntos. En las mujeres, a menudo causan preguntas bien fundadas, lo que significa 4 o 5-6 puntos para CTG, que pueden considerarse 10, 11 o 12 puntos. La interpretación depende del método de conteo del programa operado o de cómo el médico calculó el resultado si la evaluación se realizó "manualmente".
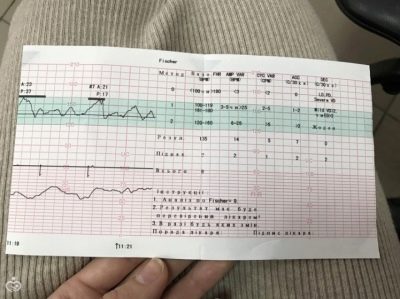
El sistema de puntuación de Fisher más utilizado.
Este es un sistema de doce puntos en el que se otorga una cierta cantidad de puntos para cada indicador.
Por fischer
Tabla de puntuación de Fisher (modificación de Krebs):
Determinado en el indicador CTG | Puntuación 1 punto si: | Puntuación 2 puntos si: | Puntuación 3 puntos si: |
Frecuencia cardiaca basal | Menos de 100 unidades / min o más de 100 latidos / min | 100-120 latidos / min o 160-180 latidos / min | 121-159 latidos / min |
Expresividad de las oscilaciones lentas. | Menos de 3 latidos / min | 3 a 5 latidos / min | 6 a 25 latidos / min |
El número de oscilaciones lentas. | Menos de 3 para el periodo de estudio. | De 3 a 6 para el periodo de estudio. | Más de 6 durante el período de estudio. |
Número de aceptaciones | No arreglado | De 1 a 4 por media hora. | Más de 5 en media hora. |
Desacoplamiento | Tarde o variable | Variable o tardía | Temprano o no arreglado |
Revueltas | No arreglado en absoluto | 1-2 por media hora | Más de 3 en media hora. |
La interpretación de los resultados es la siguiente:
9.10, 11, 12 puntos - el niño está sano y se siente bastante cómodo, su condición no es motivo de preocupación;
6.7.8 puntos - la vida del bebé no está en peligro, pero su condición es preocupante, ya que este indicador puede ser un signo de cambios patológicos iniciales y de influencias externas adversas. Las mujeres deben hacer CTG con más frecuencia para realizar un seguimiento del bebé a lo largo del tiempo;
5 puntos o menos - La condición del niño es amenazante, existe un alto riesgo de muerte fetal, muerte fetal, muerte neonatal en el período posparto temprano. Se envía a una mujer a un hospital donde se realizan diagnósticos urgentes y, en la mayoría de los casos, todo termina con una cesárea de emergencia para salvar la vida del bebé.
Segun la figura
Esta tabla de evaluación fue adoptada por los especialistas de la Asociación Internacional de Ginecólogos y Obstetras. Se usa con menos frecuencia en Rusia que la estimación de Fisher, pero es más comprensible para las futuras madres.
Tabla de interpretación de la FIGO:
Parámetro determinado en la investigación. | Valor - "norma" | Significado - "dudoso" o "sospechoso" | Significado de "patología" |
Frecuencia cardiaca basal | 110-150 latidos / min | 100-109 latidos / min o 151-170 latidos / min | Menos de 100 o más de 170 latidos / min. |
Variabilidad | 2-25 latidos / min | 5-10 latidos / min en 40 minutos | Menos de 5 latidos / min durante 40 minutos o ritmo sinusoidal |
Aceleración | 2 o más en 40 minutos | Durante la encuesta de 40 minutos están ausentes. | Ausente por completo |
Desacoplamiento | No registrado en absoluto o hay variable rara | Variable | Variable o tardía |
CAP
Este es un valor clave que se deriva de todos los parámetros medidos y analizados.
Significa "el indicador del estado del feto".
Es muy difícil visualizar por qué algoritmos y fórmulas matemáticas tiene lugar este cálculo si no hay un diploma de matemáticas en la estantería en casa. Esto no es necesario. Es suficiente para la futura madre saber qué indicadores de PSP son normales y qué significan:
PSP menos de 1.0. Este resultado significa que el bebé está sano, que está cómodo, que su estado de salud y su condición no están alterados. Este es un buen resultado, en el cual el médico envía a la mujer embarazada con CTG a su casa con la conciencia tranquila, porque nada malo debería pasarle al bebé.
PSP de 1.1 a 2.0. Tal resultado indica cambios iniciales probables que son diferentes de la sensación normal. Las violaciones con un CAP de este tipo no son mortales, pero no pueden ignorarse. Por lo tanto, se les pide a las mujeres que acudan a CTG con más frecuencia, en promedio, una vez a la semana.
PSP de 2.1 a 3.0. Tales indicadores de la condición del feto se consideran muy alarmantes. Pueden indicar un malestar severo que un niño experimenta en el útero. La causa del problema del bebé puede ser el conflicto Rh, un estado de deficiencia de oxígeno, el enredo del cordón umbilical, la infección intrauterina. Embarazada enviada al hospital. Se le muestra un examen más exhaustivo y, posiblemente, un parto temprano por cesárea.
PSP por encima de 3.0. Tales resultados pueden indicar que la condición del niño es crítica, está amenazada con la muerte fetal, lo que puede ocurrir en cualquier momento. Una mujer es hospitalizada de manera urgente, se muestra una cesárea de emergencia para salvar al bebé.
Pruebas de estrés y sin estrés.
La CTG simple, que tiene lugar durante el embarazo, se considera una prueba sin estrés. Pero a veces la situación requiere un estudio más cuidadoso y detallado de las características del trabajo del corazón de un niño pequeño, por ejemplo, con un resultado insatisfactorio del CTG anterior o con la sospecha de defectos cardíacos del niño, luego se realizan pruebas de estrés.
El estudio en este caso se realiza técnicamente de la misma manera que siempre, pero antes de colocar sensores en el vientre de la futura madre, se le puede pedir que suba y baje las escaleras varias veces, respire profundamente y, en ocasiones, contenga la respiración durante la cardiotocografía.
A veces, para entender cómo se comportará el corazón y el sistema nervioso de un niño en una situación estresante, a una mujer se le administra una inyección de oxitocina, un medicamento que causa contracciones de los músculos uterinos.
La prueba sin estrés elimina factores externos provocadores. A una mujer, por el contrario, se le pide que se calme, se siente cómodamente, no piense en nada perturbador y malo. Analiza cómo el corazón del bebé responde a sus propios movimientos, es decir, se calcula el número de aceleraciones.
Descifrar los CTG del estrés es una tarea para los especialistas, la conclusión del programa del analizador por sí solo no será suficiente, los médicos deben tener en cuenta los factores del estrés. Un buen resultado es una prueba negativa sin estrés, durante la cual el bebé "muestra" dos o más aceleraciones en 40 minutos.
Problemas posibles
Los problemas que pueden indicar indirectamente los exámenes como la cardiotocografía pueden variar desde malformaciones congénitas hasta patologías del embarazo o factores externos adversos a los que la mujer está expuesta.Pero todos ellos estarán acompañados por una de las siguientes desviaciones.
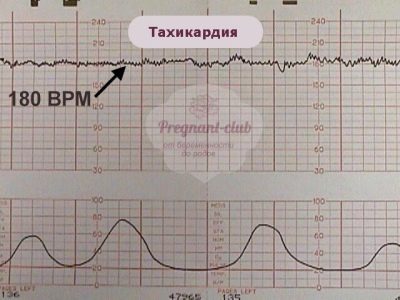
Taquicardia
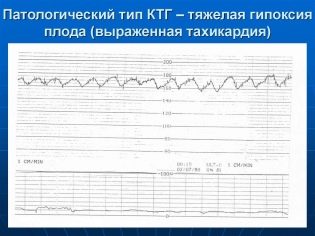
Dicho estado se puede decir si el ritmo básico del latido del corazón supera las normas establecidas, y la duración de la violación es de 10 minutos o más. La taquicardia leve se indica por un aumento en la frecuencia cardíaca a 160-179 latidos por minuto. Se considera taquicardia severa cuando el corazón del bebé late con una frecuencia de 180 latidos por minuto y más.
La causa más frecuente es la hipoxia fetal. Con una deficiencia de oxígeno, el niño comienza a experimentar estrés, sus hormonas están cambiando y, debido a esto, el corazón comienza a latir más rápido. Pero esto es sólo en las primeras etapas de la hipoxia. Con deficiencia severa de oxígeno, el bebé se comporta de manera diferente.
La taquicardia es a menudo un compañero de infección intrauterina, que afectó al bebé. Casi como un niño nacido, una miga en el estómago de mi madre puede enfermarse. Su protección inmunológica comenzará a funcionar y, a pesar de que todavía es muy débil, la temperatura aumentará, y esto también afectará inmediatamente la frecuencia cardíaca. La causa de la taquicardia del niño también puede ser el malestar de sus padres. Si una mujer tiene fiebre, entonces el niño tiene un latido más fuerte.
Además, la frecuencia cardíaca del feto está influenciada por los medicamentos que toma su madre y cualquier violación de sus antecedentes hormonales.
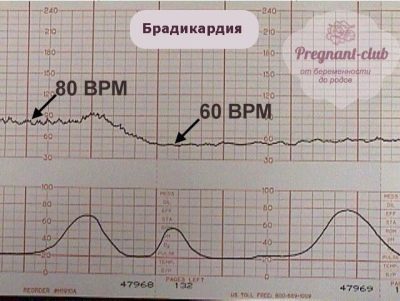
Bradicardia
Si la cardiotocografía muestra que el corazón del bebé dura 10 minutos o más con una frecuencia inferior a 100 latidos por minuto, los médicos diagnostican la bradicardia. Este es un síntoma peligroso que puede indicar una hipoxia grave no compensada, en la cual la deficiencia de oxígeno ya es crítica, el niño no tiene la fuerza para moverse. Si la ralentización de la frecuencia cardíaca se fija en CTG en el momento del parto, no hay nada peligroso en ello, porque Disminución de la frecuencia cardíaca El bebé reacciona al paso a través del canal de parto.cuando su cabeza esta presionada.
Hipoxia fetal
La privación de oxígeno puede ser muy peligrosa para un niño en cualquier momento, conduce a violaciones del sistema nervioso central y, a veces, a la muerte del feto. La hipoxia temprana, si bien todavía está compensada por los mecanismos de protección del cuerpo del bebé, es característica de la taquicardia, y la hipoxia tardía, la hipoxia en la etapa avanzada, es la bradicardia. Además, CTG muestra baja variabilidad, la misma aceleración periódica, ritmo sinusoidal y monotonía.
PSP en esta situación está en el rango de 1.1 - 3.0. Según Fisher, la condición del niño se estima en 5-8 puntos, dependiendo de la gravedad de la deficiencia de oxígeno. En la hipoxia grave, se indica un parto urgente, independientemente de cuánto tiempo esté la mujer embarazada a las 37 semanas o solo a las 33 semanas. De todos modos, las posibilidades de sobrevivir en el vientre de la madre de ese bebé serán mayores.
¿Puede estar mal?
La cardiotocografía no es una prueba diagnóstica de alta precisión. Su precisión es aproximadamente del 90%, y depende mucho de qué tan bien se realizó el examen, y también de la experiencia del médico y de si será capaz de interpretar los resultados correctamente. En general, CTG es igual para todos. Pero las razones que llevaron a las desviaciones de esos u otros valores normativos pueden ser muy diversas.
Por lo tanto, es imposible tratar la conclusión de CTG como la verdad última. La encuesta solo da una imagen general., pero para confirmar o refutar los resultados negativos, así como para establecer las razones del comportamiento inusual del bebé, solo se ayudará con diagnósticos adicionales.
Por lo general, este análisis de sangre de laboratorio, ecografía, ecografía (ecografía Doppler).
Un CTG erróneo puede deberse al hecho de que la mujer no estaba preparada para el examen: no dormía, estaba preocupada por sus problemas personales. La dudosa veracidad de CTG también se observa si la mujer embarazada tomó algún medicamento y no advirtió al médico sobre esto, porque algunos medicamentos pueden aumentar y disminuir significativamente el latido del corazón no solo de la madre, sino también del feto.Un CTG erróneo puede estar en caso de un mal funcionamiento del equipo en el que se lleva a cabo el estudio.
Por lo tanto, todos los resultados cuestionables se verifican necesariamente por medio de CTG repetidos, así como también mediante ultrasonido. Todos los malos resultados de CTG también se vuelven a revisar, pero ya están en el hospital, para no poner en riesgo la salud de la madre y el niño.