Asma bronquial en un niño: síntomas y tratamiento
Los trastornos respiratorios, en los que la conducción bronquial está alterada, conducen al desarrollo de una obstrucción bronquial. Con un curso largo, esta condición se convierte en asma.
Que es
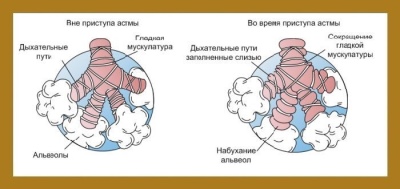
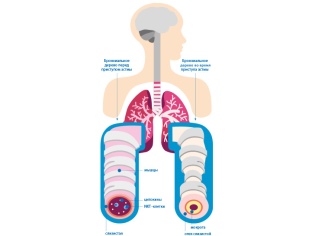
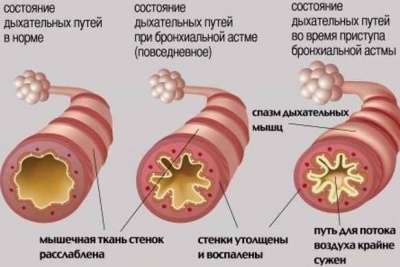
Varias causas diferentes conducen al desarrollo de trastornos respiratorios. En el asma bronquial, se produce un aumento de la reactividad bronquial a ciertas sustancias, lo que conduce al desarrollo de obstrucción bronquial (bloqueo). El aire con oxígeno disuelto en él no pasa bien a través de los bronquios estrechados. Al final, esto conduce a un intercambio de aire deteriorado entre la sangre, el tejido pulmonar y el medio ambiente.
Después de la exposición a diversos factores provocadores, existe una violación de la conductividad bronquial. Esta condición se llama síndrome bronco-obstructivo. Si este proceso dura mucho tiempo, entonces el curso de la enfermedad se vuelve crónico. En este caso, el síndrome de obstrucción bronquial se convierte en asma bronquial.
Según las estadísticas, esta enfermedad se presenta en el 10% de los niños. Los niños se enferman un poco más a menudo que las niñas. La incidencia máxima se produce a la edad de 4-10 años.
El asma bronquial se encuentra no solo en pediatría. Los adultos también pueden enfermarse. Los primeros signos de la enfermedad pueden ocurrir a cualquier edad.
El curso del asma bronquial es ondulado. Los períodos de exacerbaciones son reemplazados por remisiones. La duración del período de silencio puede ser diferente. Depende principalmente del estado del sistema inmunitario y de la presencia de enfermedades crónicas concomitantes en el niño. Los niños débiles tienen muchas más exacerbaciones que los niños que se someten a rehabilitación regular.
Factores de riesgo
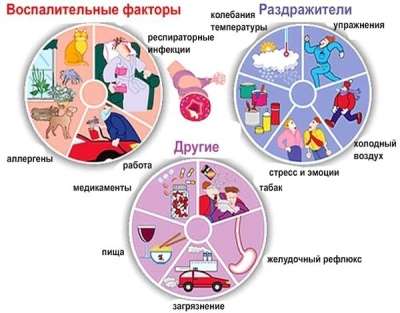
Diferentes provocadores pueden conducir al desarrollo del asma. En algunas situaciones, el efecto de varios factores provocadores a la vez tiene un efecto más pronunciado, lo que lleva a un síndrome bronco-obstructivo persistente.
Entre los factores de riesgo más significativos se encuentran:
- La predisposición genética. Si uno de los padres tiene asma, el riesgo de tener un bebé enfermo es del 25%. En los casos en que tanto el padre como la madre están enfermos, el riesgo de un niño con insuficiencia respiratoria ya es del 75%. No todos los casos de predisposición genética llevan al desarrollo de la enfermedad. Si el niño no actúa por otros factores adversos, es posible que no desarrolle la enfermedad a lo largo de su vida.
- Aire contaminado. Los niños que viven cerca de plantas y fábricas industriales, así como cerca de las principales autopistas, tienen un mayor riesgo de desarrollar asma. Las partículas más pequeñas de productos tóxicos se pueden almacenar en el aire durante mucho tiempo. Cuando llegan a las membranas mucosas del tracto respiratorio superior, causan fácilmente inflamación, lo que lleva a una obstrucción bronquial.
- El polvo y los ácaros del hogar que viven en almohadas y mantas. Estos, a primera vista, factores inofensivos a menudo conducen al desarrollo de síntomas persistentes de obstrucción bronquial. Los ácaros más pequeños están constantemente en contacto con la piel, causando alergias graves. En última instancia, esto conduce a una insuficiencia respiratoria pronunciada.
- Los animales Las mascotas más peligrosas que viven en casa.La lana, la pelusa y la caspa de los animales a menudo se convierten en una fuente de una reacción alérgica pronunciada. Se manifiesta no solo por la aparición de erupciones específicas en la piel, sino que también se caracteriza por la presencia de dificultad para respirar.
- Productos alimenticios. Especialmente los alimentos cocinados de forma industrial. En tales productos hay una gran cantidad de aditivos sintéticos, colorantes y componentes aromáticos. Una vez en el tracto gastrointestinal, causan reacciones alérgicas graves. Esto contribuye al desarrollo de síntomas adversos sistémicos: tos con esputo y sibilancias durante la respiración.
- Productos químicos para el hogar. Muchos productos sintéticos contienen una buena cantidad de diversos aditivos y fragancias de perfumería. Estas sustancias tienen un efecto irritante pronunciado en los órganos del tracto respiratorio. Con el contacto prolongado con tales productos, el riesgo de desarrollar obstrucción bronquial en un niño aumenta repetidamente.
- Sensibilidad individual a la floración de las hierbas. Típicamente, los ataques de asma con esta condición tienen una clara estacionalidad. El bienestar del bebé empeora en primavera y otoño. Fue en este momento que florecen las malezas y las praderas, así como varios árboles y arbustos.
- Alta humedad y humedad en la habitación. Esta condición provoca el desarrollo de hongos de moho. En condiciones húmedas y mojadas, crecen y se multiplican rápidamente. Las colonias grandes de hongos de moho pueden causar insuficiencia respiratoria grave en un bebé.
- Infección por virus y bacterias. Hoy en día, los médicos han comenzado a registrar cada vez más una forma de asma bronquial inducida por virus. El desarrollo del síndrome bronco-obstructivo a menudo se convierte en una consecuencia de una infección viral en un niño a menudo enfermo con una inmunidad reducida. También en algunos casos, y las infecciones bacterianas conducen a trastornos respiratorios asmáticos.
- Ingestión de humo de tabaco. El efecto del tabaquismo pasivo en el desarrollo del asma bronquial se ha demostrado científicamente. Si uno de los padres fuma constantemente en el apartamento o habitación donde se encuentra el niño, entonces el riesgo de desarrollar asma aumenta significativamente.
- Fuerte esfuerzo físico, que lleva al agotamiento. El entrenamiento excesivo, mal escogido, puede conducir a interrupciones en el sistema inmunológico. Después de un estrés prolongado, el niño tiene problemas respiratorios y dificultad para respirar.
Causas
El asma bronquial se desarrolla con mayor frecuencia con una predisposición genética originalmente presente en un niño. Con la exposición adicional a factores ambientales adversos, el curso de la enfermedad empeora y se vuelve crónica.
El desarrollo de trastornos respiratorios asmáticos conduce a:
- Comer alimentos hiperalergénicos. Más a menudo es: frutas cítricas, chocolate, dulces, mariscos, pescado, miel y otros. La ingestión de productos alergénicos en el cuerpo conduce al desarrollo de una reacción alérgica. Puede manifestarse en particular y grave síndrome de obstrucción bronquial.
- Inhalación de aire contaminado. Los productos industriales tóxicos y los gases de escape tienen un efecto tóxico en las células epiteliales del tracto respiratorio superior. Estas sustancias causan un fuerte espasmo de los bronquios, lo que conduce a un estrechamiento de la luz y la insuficiencia respiratoria.
- Enfermedades alérgicas. A menudo, estas patologías son secundarias y se desarrollan como antecedentes en enfermedades crónicas concomitantes. La disbacteriosis persistente, las patologías del tracto gastrointestinal, la discinesia de la vesícula biliar y la hepatitis crónica conducen al desarrollo de asma.
- Uso de drogas Sin previo aviso de un médico o recogido mal. Todos los medicamentos pueden tener efectos secundarios. Muchos de ellos pueden causar obstrucción bronquial persistente.Si el niño tiene una predisposición genética para el asma bronquial, esto puede llevar al desarrollo de la enfermedad.
- Fuerte situación estresante o estrés. Se mencionan los casos de desarrollo de la enfermedad después de mudarse a un nuevo lugar de residencia, el divorcio de los padres y la muerte de familiares cercanos en la primera infancia. El estrés severo contribuye a la producción de una mayor cantidad de hormonas. Causan el estrechamiento de los bronquios, lo que conduce a la insuficiencia respiratoria.
- Tratamiento inadecuado de enfermedades respiratorias crónicas. La bronquitis frecuente, que ocurre especialmente con un componente bronco-obstructivo pronunciado, conduce en última instancia al desarrollo de asma. Si un niño a menudo tiene tos y tiene un resfriado hasta 4-5 veces al año, entonces los padres deben pensar en la presencia de asma bronquial en el bebé.
Clasificación
Todas las formas de asma alérgica se pueden dividir en varios grupos. Esta clasificación se basa en las causas de la enfermedad. Esta división es muy importante en neumología pediátrica. Esta clasificación ayuda a los médicos a prescribir el tratamiento correcto.
Teniendo en cuenta la principal causa de asma bronquial puede ser:
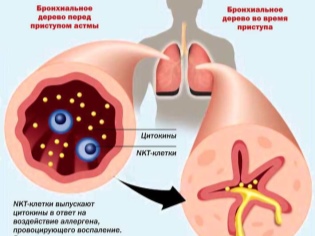
- Alérgico. El desarrollo de esta forma de la enfermedad se debe a la entrada en el cuerpo de alérgenos que provocan el desarrollo de manifestaciones sistémicas adversas. En presencia de hipersensibilidad individual a sustancias extrañas en un bebé, aumenta el nivel de inmunoglobulinas E. Estos componentes conducen a un broncoespasmo pronunciado, que se manifiesta por la aparición de tos.
- No atópico. En esta forma de la enfermedad, se produce un espasmo en los bronquios debido a cualquier exposición, pero no un alergeno. Esta variante del asma se desarrolla como resultado de estrés severo, hipotermia o como resultado de una actividad física excesiva e inadecuada.
- Mezclado Puede ocurrir como resultado de la exposición a causas tanto alérgicas como no atópicas. Se caracteriza por la aparición de numerosos síntomas. El curso de la enfermedad suele ser el más relajado. Los períodos de remisión pueden ser bastante largos.
- Estado asmático. Esta condición de emergencia extremadamente peligrosa se destaca en una forma separada de asma bronquial. Durante la vida del bebé puede experimentar varios ataques de este tipo. Esta es una condición extremadamente grave en la que los síntomas de insuficiencia respiratoria aumentan considerablemente. En este caso, se requiere tratamiento de emergencia.
El curso del asma bronquial puede ser diferente. Esto está influenciado por varios factores a la vez:
- la edad en que el bebé mostró por primera vez signos de enfermedad;
- inmunidad
- la presencia de enfermedades crónicas concomitantes;
- región de residencia;
- La adecuación del tratamiento seleccionado.
Todas las formas de la enfermedad se pueden dividir en varios grupos, teniendo en cuenta la gravedad particular:
- Con un ligero curso episódico. Con esta forma de función respiratoria no se observa. Los ataques de dificultad respiratoria ocurren con menos frecuencia que una vez por semana. El período sin convulsiones puede ser bastante largo.
- Con un ligero flujo persistente. Se caracteriza por la aparición de episodios de dificultad respiratoria varias veces durante la semana. El deterioro diario de la salud no ocurre. Cuando se produce un ataque, se interrumpe la respiración, aparece una tos cortante y aumenta la dificultad para respirar. La espirometría no muestra anomalías.
- Con un curso moderado. El deterioro del bienestar ocurre casi todos los días. Durante tales ataques, el niño se ve perturbado por el sueño y se observan graves problemas respiratorios, lo que lleva a una gran dificultad para respirar. En el tratamiento de la condición requiere el uso diario de broncodilatadores. La espirometría muestra anomalías en un 20–40%.
- Con una corriente pesada. Peligroso desarrollo de varios ataques en un día. Tal deterioro también puede ocurrir en la noche. La terapia con broncodilatadores de acción corta no produce un efecto pronunciado.Para controlar el curso de la enfermedad se requiere la designación de hormonas. La espirometría muestra una desviación de las tasas respiratorias normales en más del 40%.
¿Qué es el asma bronquial en los niños? El Dr. Komarovsky lo explicará en detalle en el siguiente video.
Los síntomas
Reconocer el asma bronquial en la etapa inicial es bastante difícil. Muy a menudo, los padres creen que un niño tiene solo una alergia o bronquitis bronco-obstructiva. En el período interictal, a veces incluso un médico experimentado a menudo no puede determinar el asma en un niño. El desarrollo adicional de la enfermedad se manifiesta por el desarrollo de síntomas adversos característicos que deberían alertar a los padres.
Para el asma bronquial en el período de exacerbación se caracteriza por:
- La aparición de falta de aliento. Ella es un personaje espiratorio. En este caso, la exhalación es notablemente difícil. Puede comprobar la falta de aliento y en casa solo. Esto se evidencia por el aumento en el número de movimientos respiratorios en un minuto por más del 10% de la norma de edad.
- Tos con expectoración difícil. Principalmente este síntoma molesta al niño durante el día. Por la noche, la tos es algo reducida. La flema con asma bronquial es bastante viscosa, "vítrea". Si intentas toserlo, un niño puede incluso tener un dolor en el pecho.
- Aumento del latido del corazón. Incluso en ausencia de estrés físico, el niño tiene taquicardia. Este síntoma se asocia generalmente con dificultad para respirar. Cuanto más pronunciado es, mayor es el aumento en el número de latidos por minuto.
- La aparición de sibilancias secas durante la respiración. En casos severos, tales sonidos respiratorios se vuelven audibles desde un lado, sin usar un estetoscopio. Sonajeros son en su mayoría secos y silbidos. Se cree que en el asma bronquial, un acordeón juega en el pecho.
- La aparición del sonido en caja durante la percusión. Este método se lleva a cabo para aclarar el diagnóstico. Cuando se tocan los dedos en el pecho, se oye un sonido distintivo, parecido a los golpes en una caja vacía. La aparición de este síntoma se manifiesta en las etapas remotas de la enfermedad e indica un aumento del llenado de los pulmones con aire.
- La falta de efecto de las drogas convencionales, Se utiliza para eliminar la tos. Solo los broncodilatadores y los agentes hormonales tienen un efecto terapéutico visible. En el asma bronquial alérgica, los antihistamínicos tienen un efecto pronunciado.
Síntomas de un ataque.
- El estado de salud del niño durante el deterioro de la enfermedad está muy deteriorado. El niño se vuelve más caprichoso, asustado. Algunos bebés, especialmente en los primeros meses después del nacimiento, comienzan a llorar y piden más en sus manos. Los niños casi desaparecen por completo el apetito, se niegan a comer.
- Durante un ataque, el niño desarrolla disnea espiratoria. Para aliviar esta condición, a menudo el bebé toma una postura forzada. Se inclina pesadamente hacia adelante. La cabeza puede estar ligeramente hacia arriba.
- A menudo asmáticos durante un ataque. Trate de apoyar sus manos en una silla o incluso en una barandilla de la cama. Tal posición forzada facilita algo la descarga de esputo y mejora la respiración.
- Con un ataque severo. El bebé tiene síntomas de insuficiencia respiratoria. Los labios se vuelven pálidos, y en algunos casos incluso azulados. Manos y pies fríos al tacto. El niño tiene un pulso paradójico. Con esta alteración del ritmo, el número de contracciones del corazón durante la inhalación y la exhalación cambia.
- Algunos bebés intentan sentarse. Les ayuda a respirar mejor. Incluso desde el lateral se puede ver la participación de los músculos respiratorios auxiliares al respirar. El bebé respira profundamente y con frecuencia. La condición se agrava por la tos severa. En algunos casos, incluso conduce al hecho de que el niño comienza a llorar.
- Después del ataque, el bebé se siente abrumado. Algunos niños durante mucho tiempo no pueden calmarse. Han perturbado el sueño. La duración del ataque puede ser diferente. Con el uso tardío de los inhaladores se puede desarrollar una condición peligrosa y potencialmente mortal: el estado asmático. En esta situación, es imposible hacer frente a la eliminación de los síntomas adversos en el hogar: se requiere una emergencia médica.
¿Cómo aparece en los bebés?
El curso del asma bronquial en un bebé también puede desarrollarse de diferentes maneras: desde la gravedad leve hasta la más grave. Los bebés a menudo tienen ataques de asma en productos lácteos fermentados y hongos de moho. El segundo en frecuencia es alergias alimentarias.
Por lo general, los primeros síntomas de asma en un bebé aparecen a la edad de 5 a 6 meses. En este momento, el bebé comienza a recibir nuevos alimentos como alimento. Si un niño tiene intolerancia individual o hipersensibilidad a alguna sustancia, puede desarrollar síntomas de obstrucción bronquial.
Un síntoma prominente del asma bronquial en un bebé es la aparición de tos. El bebé empieza a toser día y noche. En algunos casos, la falta de aliento se une. Incluso mientras está en la cama, sin esfuerzo físico, el niño tiene un aumento en el número de respiraciones y contracciones del corazón por minuto.
Los bebés comienzan a chupar mal, la efectividad de la lactancia materna disminuye. Estos niños pierden peso y se quedan atrás de sus compañeros en términos de desarrollo físico. El llanto silencioso es también uno de los síntomas del asma bronquial en un bebé en el primer año de vida. El niño se vuelve letárgico, mal pidiendo sus manos. Algunos bebés se duermen mal y a menudo se despiertan durante la noche de sueño.
Diagnósticos
Para hacer un diagnóstico correcto, solo la recopilación de anamnesis y el examen de un niño por un médico no serán suficientes. Para identificar la obstrucción bronquial persistente se requieren pruebas y exámenes adicionales. Solo la realización de diversas pruebas diagnósticas ayudará a establecer el diagnóstico correcto.
Para diagnosticar el asma bronquial se requerirá:
- Examen general de sangre. El aumento de los leucocitos y la eosinofilia moderada (aumento en el número de eosinófilos en la fórmula de leucocitos) indican un aumento de la alergización. Tales cambios son característicos principalmente de la forma alérgica del asma bronquial.
- Prueba de esputo. La detección de cristales específicos de Charcot-Leiden, espirales de Kurshman, un aumento en el número de células epiteliales descamadas y un mayor nivel de eosinófilos indican la presencia de obstrucción bronquial persistente.
- Realización de investigaciones sobre la proporción de gases en sangre. Con el asma bronquial prolongado, hay una disminución en el contenido de oxígeno disuelto y un ligero aumento en el dióxido de carbono. Tales cambios indican la presencia de hipoxia severa o falta de oxígeno en el cuerpo.
- Espirometria Refleja los indicadores de la respiración externa. La evaluación de la espiración forzada y los indicadores generales de la capacidad pulmonar ayudan a identificar la obstrucción bronquial persistente en el cuerpo, lo que lleva a cambios en los parámetros de la función respiratoria de los pulmones. La reducción de estos parámetros se estima como un porcentaje de la norma de edad.
- Conducir muestras de escarificación. Ayudan a identificar todos los posibles alérgenos que causan el desarrollo de la obstrucción bronquial en un niño. El estudio es realizado solo por un alergista. La prueba solo se puede realizar en niños mayores de cinco años.
- Radiografía del tórax. Ayuda a establecer los signos secundarios de obstrucción bronquial: aumento de la ventilación en los pulmones y un cambio en el diámetro de los bronquios grandes.
- Broncoscopia. Se utiliza en casos limitados, principalmente para el diagnóstico diferencial con el fin de excluir enfermedades similares que ocurren, así como asma bronquial con síntomas de obstrucción bronquial.
Complicaciones
El desarrollo de efectos adversos del asma bronquial depende de muchos factores. El más importante de ellos es el diagnóstico oportuno y el tratamiento prescrito correctamente. Con un régimen de tratamiento seleccionado inadecuadamente, el niño puede experimentar numerosos efectos adversos de la enfermedad.
Entre las complicaciones más frecuentemente registradas del asma bronquial:
- Desarrollo Estado asmático.
- Inicio repentino de síntomas. insuficiencia respiratoria aguda.
- Neumotórax espontáneo. En esta condición, una cápsula se rompe, cubriendo el exterior de los pulmones. Esta condición usualmente ocurre durante un ataque severo.
- Acumulación de choque. El desarrollo de la insuficiencia respiratoria aguda conduce a una fuerte caída de la presión arterial. Esta condición es extremadamente desfavorable y requiere tratamiento de emergencia y hospitalización en el hospital.
- Neumonia. Aparece al unirse al proceso inflamatorio de la flora bacteriana. Se caracteriza por un curso bastante pesado. Se requieren antibióticos para eliminar los síntomas.
- Enfisema pulmonar. Desarrollado en asmáticos con experiencia. Se caracteriza por un aumento del contenido de aire en el tejido pulmonar. Esto reduce significativamente la función respiratoria de los pulmones, lo que conduce a síntomas de insuficiencia respiratoria.
- Formación de insuficiencia cardiovascular.. Es una complicación extremadamente desfavorable. En esta condición, la cita de varios tipos de medicamentos, incluidos los glucósidos cardíacos.
Tratamiento
De acuerdo con las guías clínicas para el tratamiento del asma, la terapia de diferentes formas de la enfermedad debe clasificarse. Las normas médicas modernas prevén la administración gradual de medicamentos.
La selección de los medicamentos necesarios se realiza solo después de un examen exhaustivo del niño. Antes de elegir los inhaladores o píldoras requeridos, debe identificar con precisión la forma del asma bronquial y determinar la gravedad de la enfermedad.
El tratamiento de un niño con asma es realizado por un neumólogo. En caso de una forma alérgica de un niño, es imprescindible mostrar al alergólogo Este médico ayudará a hacer un tratamiento más individual, teniendo en cuenta las peculiaridades del sistema inmunológico.
El tratamiento en la clínica pulmonar solo se realiza en casos difíciles de la enfermedad. En caso de un curso leve, las visitas regulares a la clínica y las consultas ambulatorias con los médicos son suficientes.
El tratamiento del asma bronquial incluye varios principios básicos:
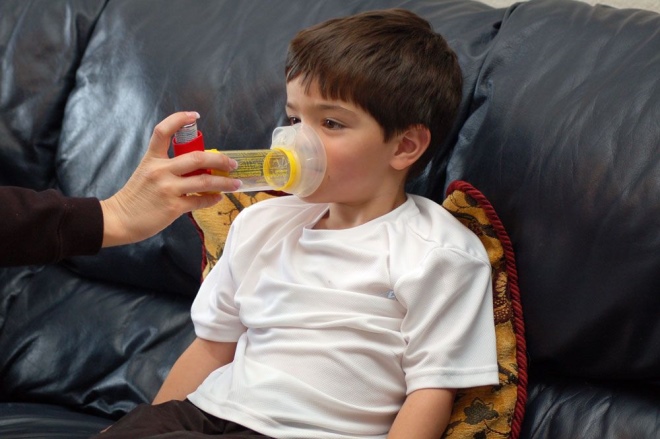
- El nombramiento de los agentes sintomáticos. En este caso, los medicamentos se utilizan solo durante un ataque, para eliminar los síntomas adversos agudos que han surgido. Típicamente, se usan varios inhaladores para estos propósitos.
- Selección de la terapia básica. Estos fondos ya están asignados a una recepción permanente. Ayudan a prevenir nuevas convulsiones y mejorar el curso de la enfermedad. El seguimiento de la eficacia de los fármacos se realiza mediante espirometría. En casa, un dispositivo portátil especial, un medidor de flujo máximo, es perfecto para este propósito.
- Exclusión de la vida cotidiana de todo tipo de alérgenos. El cumplimiento de una dieta hipoalergénica, el uso de ropa de cama especial, así como las limitaciones de los juegos con juguetes blandos ayudarán a prevenir nuevos ataques y el desarrollo de un estado asmático.
- Use humidificadores de aire especiales. Estos dispositivos ayudan a crear un clima interior óptimo. El aire demasiado seco irrita las vías respiratorias y causa problemas respiratorios y nuevos ataques de asma.
- El uso de fármacos antitusivos y expectorantes. Estas herramientas ayudan a eliminar la tos pronunciada. En ausencia de alergias en un niño, también son adecuadas las hierbas medicinales: coltsfoot, tomillo, caléndula y otros. La fitoterapia se debe utilizar sólo después de consultar a un médico.
- Limitar los juegos de animales. Para un niño que sufre de asma bronquial, es mejor no hacer amigos en casa. La lana y el plumón de los animales pueden afectar negativamente la salud del niño y causarle nuevos ataques.
- Tratamiento desinfectante regular. Para limpiar la visita, donde se encuentra el niño, debe ser diario. Usar productos químicos cáusticos y demasiado agresivos para esto no debería ser. Es mejor elegir detergentes que no contengan aditivos aromáticos pronunciados. La mejor opción son los productos químicos para el hogar que tienen marcas especiales sobre la seguridad de uso, incluso en las habitaciones de los niños.
- Fortalecimiento de la inmunidad. Para hacer esto, ajuste perfectamente caminatas activas al aire libre, complejos de terapia de ejercicios, ejercicios de respiración, así como una variedad de endurecimiento. Endurecer adecuadamente al niño debe ser desde los primeros años de su vida. El endurecimiento debe ser regular. El complejo de estas medidas ayudará a fortalecer la inmunidad debilitada del bebé, lo que ayudará a reducir los ataques de asma en el futuro.
Terapia de drogas
Como tratamiento básico, se utilizan diversos grupos de fármacos. Entre ellos se encuentran:
- Estabilizadores de membrana de mastocitos. Ayuda a reducir la cantidad de sustancias proinflamatorias biológicamente activas que aparecen durante la inflamación alérgica. El efecto no llega de inmediato. Por lo general, toma de 14 días a varios meses para lograr el efecto. Estos medicamentos incluyen: Ketotifen, Kromogen, Kromoheksan, Nedokromil, Intal y otros.
- Antihistamínicos. Ayuda a eliminar la hinchazón de las células musculares lisas de los bronquios. Esto ayuda a mejorar la secreción de esputo y reducir la inflamación. Son prescritos por un alergista. Para controlar el ajuste del asma: suprastin, LoratadinaZyrtec Claritin y otros.
- Hormonales Nombrado en asma grave, así como en casos donde el régimen de tratamiento anterior fue ineficaz. Tienen un pronunciado efecto antiinflamatorio. Con el uso a largo plazo puede causar efectos secundarios. Se puede administrar en forma de inhaladores o tabletas (para casos graves).
Para el tratamiento sintomático y la eliminación de síntomas adversos, agudos de obstrucción bronquial, se utilizan fármacos con efecto bronquial. Ayudan a eliminar rápidamente el espasmo bronquial y mejorar la respiración.
Estos fondos se asignan como aerosoles, que se producen en forma de varios inhaladores, espaciadores y nebulizadores. Ayudan a distribuir el principio activo de forma rápida y eficiente. Las partículas más pequeñas de la medicina llegan a los bronquios en el menor tiempo posible. Por lo general, el efecto se logra dentro de los primeros 5 minutos desde el momento de uso.
Los siguientes grupos de fármacos tienen un efecto broncodilatador:
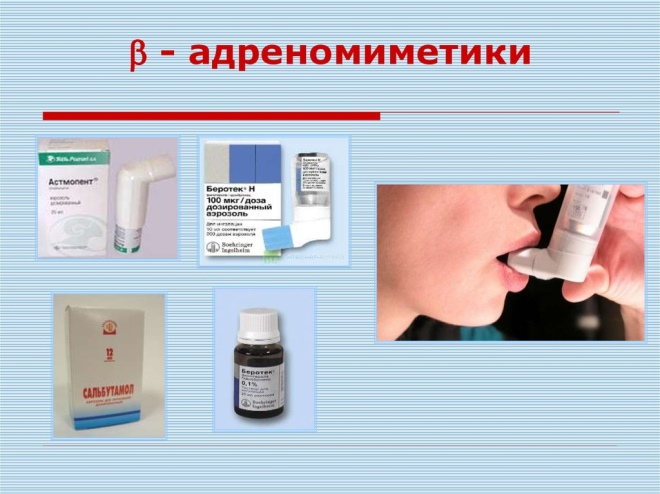
- Adrenomiméticos. Bloquea los receptores adrenérgicos, que se encuentran en la superficie de las células bronquiales. Puede ser corto y prolongado. Las preparaciones a base de salbutamol eliminan el espasmo bronquial en 5-10 minutos. Foradil, Serevent y Valmax ayudan a eliminar la obstrucción en las vías respiratorias durante 10 a 12 horas.
- Anticolinérgicos. Tiene un efecto pronunciado. Puede causar efectos adversos sistémicos. A menudo reducen en gran medida la presión arterial. Estos incluyen: Atropina, Atrovent, Platyfillin y otros.
- Xantinas No son drogas de elección. Nombrado solo con la ineficacia de la terapia previamente seleccionada. A menudo se utiliza en regímenes combinados de tratamiento del asma bronquial. Estos incluyen: teofilina, Eufilina y otros.
- Combinados La combinación de imitador anticolinérgico y adrenérgico le permite lograr un efecto rápido y mantenerlo durante mucho tiempo. Estos incluyen: Berodual, Ditek, Intal Plus, Symbicort, Seretid y otros. Asignado a 1-2 inhalaciones por día. Con el uso prolongado, es posible que necesite un ajuste de dosis o un reemplazo con otros medicamentos.
Dieta
La nutrición médica juega un papel importante en el tratamiento del asma bronquial. La dieta es de particular importancia en forma alérgica. Para que un niño no tenga nuevos ataques de la enfermedad, debe seguir una dieta hipoalergénica con regularidad. Fue desarrollado por la Unión de Pediatras para el tratamiento de diversas enfermedades en las que existe una tendencia a desarrollar reacciones alérgicas.
Los niños que sufren de asma bronquial deben eliminar completamente los alimentos altamente alergénicos de su dieta. Estos incluyen:
- Variedades rojas de carnes y aves.
- Frutas tropicales.
- Las verduras y frutas son de color amarillo, naranja y rojo.
- Mariscos y pescados de mar.
- Cítricos
- Miel
- El chocolate
- Dulces y gaseosas.
- Comida elaborada industrialmente con un alto contenido de especias, así como conservantes y colorantes.
En bebés con intolerancia a la lactasa, un ataque de asma bronquial puede ocurrir después de comer productos lácteos y leche de vaca. En tales casos, es mejor cambiar al uso de queso de cabra y queso. Estos productos serán más seguros para un bebé asmático.
El menú óptimo de un niño con asma debe contener productos de proteínas hipoalergénicas, cereales y suficiente fibra. Como proteínas de ajuste: pechuga de pollo, conejo, pavo (en ausencia de alergia a los huevos de gallina). En el lateral, puede cocinar papilla o puré de papas, hecho de papas o coliflor.
Es posible incluir todos los cereales en la dieta de los niños. Las restricciones solo pueden ser cebada y gachas de avena en caso de intolerancia al gluten. Como la fibra se adaptará a cualquier hortalizas y raíces de flores blancas y verdes. El postre puede ser manzanas y peras. Trate de elegir las variedades verdes cultivadas en la región de residencia.
Heraldos de un ataque rápido.
Antes de que comience un deterioro repentino y grave de la salud, el niño tiene algunos síntomas límite. También se les llama "aura". Antes del desarrollo de un ataque de asma, un niño puede experimentar estornudos severos, dolor de garganta y secreción nasal.
El bebé está creciendo la ansiedad. En algunos casos, incluso el pánico. El comportamiento del niño puede cambiar. Se vuelve más silencioso, se niega a hacer contacto. Muchos niños intentan estar en su propia habitación, ya que esto les brinda más tranquilidad.
La aparición de tos seca indica la transición del estado fronterizo en un ataque real. En las próximas horas, todos los síntomas se agravan. La tos comienza a crecer y hay numerosas sibilancias y dificultad para respirar.
Después de algunas horas, el niño tiene un latido fuerte y la debilidad general aumenta.
Atención de emergencia en caso de convulsión.
Para detener con éxito el deterioro repentino, los padres deben saber qué hacer y cómo ayudar a su bebé. Para ello, utiliza los siguientes consejos y algoritmos de acción:
- No deje al niño solo cuando tenga los primeros signos de deterioro de la salud. Se le debe preguntar al niño mayor sobre qué le está molestando y dónde le duele.
- Preste atención a si el niño tiene dificultad para respirar. Para ello, contar el número de movimientos respiratorios en un minuto. Es muy fácil de calificar: observa cómo se mueven las costillas mientras respiras. Si el número de respiraciones es más de 20 por minuto, esto indica la presencia de falta de aire en el bebé.
- Ayude a su bebé a tomar una posición cómoda. No ponga al niño boca arriba, si se siente incómodo y respira. Tal situación solo puede agravar el desarrollo de un ataque.
- Proporcionar flujo de aire. Si la habitación está demasiado tapada, abra la ventana o la ventana. Trate de evitar que el niño se resfríe en este momento.
- Use un inhalador recomendado por un médico para aliviar los síntomas. Por lo general, para eliminar los ataques se utilizan medicamentos que tienen un efecto rápido. A menudo se utiliza para este inhaladores a base de salbutamol.
- Si, a pesar de usar el medicamento, el bebé sigue teniendo dificultad para respirar, hubo una cianosis pronunciada del triángulo nasolabial y la presión arterial disminuyó notablemente, entonces esta es una razón para llamar a la brigada de ambulancia.
- No utilice de 3 a 4 inhalaciones o más a la vez para intentar lograr el efecto. Este uso irracional solo puede llevar al desarrollo de una condición peligrosa que requiera la hospitalización del bebé en el hospital. Grandes dosis de receptores de bloqueo adrenomimético, que además previenen que los bronquios funcionen completamente. Para eliminar este efecto se puede requerir la introducción de hormonas por vía intravenosa.
Rehabilitación
Las medidas de rehabilitación en el período interictal mejorarán el curso de la enfermedad y afectarán significativamente el pronóstico. Si el asma bronquial se registró en un bebé por primera vez y durante mucho tiempo solo se realizó en un curso fácil, la rehabilitación competente ayudará casi a recuperar, y en algunos casos incluso hará un diagnóstico.
Las medidas de rehabilitación incluyen:
- ejercicios de respiración;
- masaje terapeutico;
- Técnicas fisioterapéuticas (tratamiento de ultrasonido, cámaras espeleológicas, fonoforesis, hidroterapia, magnetoterapia, electroforesis con broncodilatadores medicinales y otros);
- tratamiento de spa;
- Ejercicio terapéutico complejo.
Todos estos métodos juntos ayudan a lograr un efecto terapéutico pronunciado. Para lograr una remisión estable del asma bronquial, la rehabilitación debe llevarse a cabo regularmente durante todo el período sin exacerbaciones. Se diseña un esquema individual de medidas de rehabilitación para cada niño. El control de la efectividad se evalúa mediante espirometría y otros exámenes.
Sanatorios pulmonares
El fortalecimiento de la inmunidad y el saneamiento de los tubos bronquiales son componentes importantes del tratamiento básico y la rehabilitación del asma bronquial. Descansar con el niño en el sanatorio pulmonar sería una excelente opción para mejorar la salud. Puedes ir a descansar en cualquier época del año. Elegir un sanatorio debe basarse en el perfil de los servicios prestados.
En Rusia, hay muchos centros de salud diferentes que tratan y rehabilitan a los bebés con asma. Por lo general, se encuentran cerca del mar o en los hermosos bosques de pinos. El aire en tales lugares tiene un efecto terapéutico pronunciado en los órganos respiratorios. Los viajes a los sanatorios pulmonares generalmente se diseñan para 21 días.
Los pacientes jóvenes con discapacidades debido al asma bronquial con obstrucción bronquial severa pueden obtener alojamiento y tratamiento gratuitos en dichos centros de salud. Normalmente los vales se emiten cada año. Durante el tratamiento en un sanatorio de un niño, mejoran los indicadores de respiración externa y se restaura la inmunidad.
Prevención
Para que el niño no tenga nuevos ataques de la enfermedad, debe seguir algunas recomendaciones simples:
- El uso regular de inhaladores seleccionados adecuadamente para aliviar las convulsiones.
- Cumplimiento de una dieta hipoalergénica.
- Realización de la limpieza húmeda diaria de la habitación infantil.
- Una cuidadosa selección de ropa de cama, colchones, almohadas y mantas. No deben estar hechos de materiales que puedan causar reacciones alérgicas en el bebé.
- Implementación de actividades de rehabilitación en el período interictal.
- Excepción a la vida cotidiana de todos los posibles alérgenos.
- Visitas regulares al neumólogo y alergólogo.