Displasia broncopulmonar en bebés prematuros
Entre todas las patologías en niños que nacieron antes de la hora señalada, especialmente con problemas respiratorios. Se diagnostican en el 30-80% de los bebés prematuros. Cuando se tratan, usan oxígeno, lo que provoca la aparición de otra patología: la displasia broncopulmonar (DBP).
Las razones
La alta frecuencia de problemas con el sistema respiratorio en bebés prematuros se debe al hecho de que estos bebés no tienen tiempo para madurar el sistema surfactante. T¿Cuáles son las sustancias que cubren los alvéolos de los pulmones desde el interior y evitan que se peguen entre sí durante la espiración? Comienzan a formarse en los pulmones del feto a partir de las 20-24 semanas de gestación, pero cubren completamente los alvéolos solo entre las 35 y las 36 semanas. Durante el parto, el surfactante se sintetiza especialmente de forma activa, de modo que los pulmones del recién nacido se enderezan inmediatamente y el bebé comienza a respirar.
En bebés prematuros, tal surfactante no es suficiente, y muchas patologías (asfixia durante el parto, diabetes en una mujer embarazada, hipoxia crónica del feto durante la gestación y otras) inhiben su formación. Si un bebé desarrolla una infección respiratoria, el surfactante se destruye y se inactiva.
Como resultado, los alvéolos no se agrietan y colapsan lo suficiente, causando daño pulmonar y deterioro del intercambio de gases. Para prevenir tales problemas inmediatamente después del nacimiento, el bebé recibe respiración artificial (ALV). Una complicación de este procedimiento, en el que el oxígeno se utiliza en altas concentraciones, es la displasia broncopulmonar.
Además de la insuficiente madurez de los pulmones en los bebés prematuros y los efectos tóxicos del oxígeno, los factores que provocan la DBP son:
- Barotrauma del tejido pulmonar durante la ventilación mecánica.
- Administración inadecuada de surfactante.
- Predisposición hereditaria
- Ingestión de agentes infecciosos en los pulmones, entre los cuales los principales se llaman clamidia, ureaplasma, citomegalovirus, micoplasma y neumocistis. El patógeno puede entrar en el cuerpo del bebé en el útero o como resultado de la intubación traqueal.
- Edema pulmonar, que puede ser causado tanto por problemas con la extracción del líquido del cuerpo del bebé como por un volumen excesivo de líquidos intravenosos.
- Hipertensión pulmonar, que a menudo es causada por defectos cardíacos.
- Aspiración del contenido gástrico debido al reflujo gastroesofágico durante la ventilación mecánica.
- Falta de vitaminas E y A.
Los síntomas
La enfermedad se manifiesta después de desconectar al bebé del ventilador. La frecuencia respiratoria del niño aumenta (hasta 60-100 veces por minuto), la cara del bebé se vuelve azul, aparece una tos, durante la respiración se introducen los intervalos entre las costillas, la exhalación se hace más larga y se escucha un silbido durante la respiración.
Si la enfermedad es grave, el niño no puede ser retirado del dispositivo en absoluto, ya que se asfixia de inmediato.
Diagnósticos
Para detectar la displasia broncopulmonar en un niño prematuro, es necesario tener en cuenta:
- Datos de anamnesis: en qué período del embarazo nació el bebé y con qué peso, la ventilación, la duración, la dependencia del oxígeno.
- Manifestaciones clínicas.
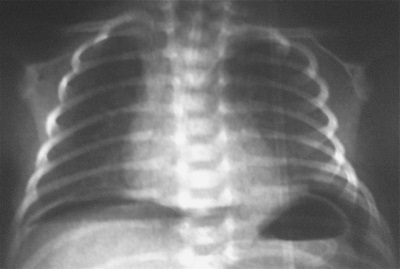
- Los resultados del examen de rayos X y el análisis de gases en la sangre, así como la tomografía computarizada del tórax.
Formularios BPD
Dependiendo de la severidad y las necesidades del bebé en cuanto a oxígeno, liberan:
- Displasia broncopulmonar leve: frecuencia respiratoria de hasta 60 años, la respiración en reposo no es rápida, la disnea leve y los síntomas de broncoespasmo ocurren durante una infección respiratoria.
- BPD moderada: frecuencia respiratoria 60-80, aumenta con el llanto y la alimentación, dificultad respiratoria moderada, los estertores secos se determinan en la exhalación, si hay una infección asociada, la obstrucción aumenta.
- Forma severa: la frecuencia respiratoria es más de 80 incluso en reposo, los síntomas de obstrucción bronquial son pronunciados, el niño se está quedando atrás en el desarrollo físico, hay muchas complicaciones de los pulmones y el corazón.
En el curso de la enfermedad hay períodos de exacerbación, que son reemplazados por períodos de remisión.
Etapas de BPD
- La primera etapa de la enfermedad comienza en el segundo o tercer día de la vida del bebé. Se manifiesta por falta de aliento, taquicardia, piel azul, tos seca, respiración rápida.
- Desde el cuarto al décimo día de vida, la segunda etapa de la enfermedad se desarrolla, durante la cual el epitelio de los alvéolos se colapsa y aparece edema en el tejido pulmonar.
- La tercera etapa de la enfermedad comienza con 10 días de vida y dura en promedio hasta 20 días. Cuando ocurre, daño a los bronquiolos.
- A partir de los 21 días de vida, se desarrolla la cuarta etapa, durante la cual en los pulmones hay áreas de tejido pulmonar colapsado, al igual que se desarrolla un enfisema. Como resultado, el niño desarrolla una enfermedad obstructiva crónica.
Tratamiento
En el tratamiento de la DBP se utiliza:
- Terapia de oxigeno. Aunque la enfermedad es provocada por la ventilación mecánica, un niño con displasia a menudo necesita suministro de oxígeno a largo plazo. Con este tratamiento, la concentración de oxígeno y la presión en el aparato disminuyen lo más posible. Además, asegúrese de controlar la cantidad de oxígeno en la sangre del bebé.
- Terapia de dieta. El bebé debe recibir alimentos a un nivel de 120-140 kcal por cada kilogramo de su peso por día. Si la condición del bebé es grave, las soluciones nutritivas (emulsiones grasas y aminoácidos) se administran por vía intravenosa o mediante una sonda. El líquido se administra con moderación (hasta 120 ml por kilogramo de peso corporal por día) para eliminar el riesgo de edema pulmonar.
- Modo El bebé está provisto de paz y temperatura óptima del aire.
- Medicamentos Los bebés con BPD reciben diuréticos (previenen el edema pulmonar), antibióticos (previenen o eliminan infecciones), glucocorticoides (alivian la inflamación), broncodilatadores (mejoran la permeabilidad bronquial), remedios para el corazón, vitaminas E y A.

Posibles consecuencias y complicaciones.
Con una enfermedad moderada y leve, la condición de los bebés mejora lentamente (dentro de 6 a 12 meses), aunque la DBP ocurre con episodios bastante frecuentes de exacerbaciones. La displasia severa en el 20% de los casos conduce a la muerte del bebé. En los bebés que sobreviven, la enfermedad dura muchos meses y puede resultar en una mejoría clínica.
En una parte de los niños prematuros, el diagnóstico se mantiene de por vida y causa discapacidad.
Las complicaciones frecuentes de la DBP son:
- Formación de atelectasias, que son secciones caídas de tejido pulmonar.
- La aparición del corazón pulmonar. Llamados cambios en los vasos del pulmón causados por cambios en el ventrículo derecho.
- El desarrollo de la insuficiencia cardíaca asociada con un corazón agrandado.
- Formación de insuficiencia respiratoria crónica, en la que el niño debe proporcionar oxígeno adicional después del alta en el hogar.
- El desarrollo de infecciones de los bronquios y neumonía. Son especialmente peligrosos para los niños menores de 5 a 6 años, ya que a menudo conducen a la muerte.
- La aparición del asma bronquial.
- Mayor riesgo de síndrome de muerte súbita infantil debido a frecuentes y prolongados apnea.
- Aumento de la presión arterial.Por lo general, se diagnostica en un niño del primer año de vida y con frecuencia se trata con éxito con medicamentos antihipertensivos.
- Desarrollo retrasado. En los bebés, se observa una baja tasa de aumento de peso, retraso del crecimiento y un retraso en el desarrollo neuropsíquico causado por daño cerebral durante los períodos de hipoxia.
- La aparición de la anemia.
Prevención
Las medidas preventivas más importantes para la DBP son la prevención del nacimiento prematuro del bebé y el cuidado adecuado del prematuro. Una mujer que espera un bebé debe:
- Tratar oportunamente las enfermedades crónicas.
- Comer bien
- Excluir fumar y alcohol.
- Evite el esfuerzo físico pesado.
- Proporcionar paz psico-emocional.

Si existe una amenaza de parto prematuro, a la futura madre se le asignan glucocorticoides para acelerar la síntesis de surfactante y una maduración más rápida de los alvéolos en los pulmones fetales.
Los bebés que nacieron antes de la fecha debida deben:
- Realizar de forma competente la reanimación.
- Introducir surfactante.
- Conducir racionalmente la ventilación mecánica.
- Proporcionar una buena nutrición.
- Si se produce una infección, prescribir una terapia antibiótica racional.
- Limite la introducción de líquido a través de la vena.