Las normas de espermograma, interpretación de indicadores y causas de desviaciones.
La salud de los hombres para concebir un hijo juega un papel importante, no inferior a la salud de la mujer. Desafortunadamente, este hecho es a menudo subestimado por los representantes del sexo más fuerte, por lo que las estadísticas parecen alarmantes: alrededor del 40-45% de todas las parejas infértiles no pueden concebir un bebé precisamente por la infertilidad masculina. Es por eso que la planificación del embarazo es mejor comenzar con un semen.
En este artículo, explicaremos qué es este análisis y cómo descifrarlo.
La esencia del estudio.
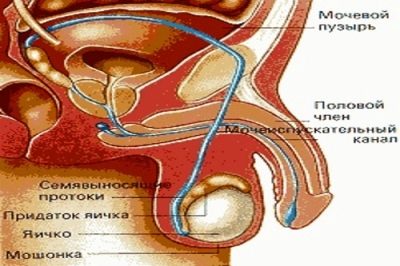
El espermograma es un análisis cuantitativo y cualitativo del eyaculado, que se realiza principalmente microscópicamente. En condiciones de laboratorio, el estudio determina las principales características del fluido seminal masculino. Pueden indicar problemas de salud reproductiva, procesos inflamatorios del futuro sistema genitourinario del papa.
De acuerdo con los resultados del espermograma, es posible llegar a una conclusión bastante precisa sobre la capacidad de este hombre para fertilizar.
Mal espermograma - no es una oración todavíaDebido a que la medicina reproductiva moderna no se detiene y puede ofrecer muchos métodos auxiliares a las parejas que no pueden concebir un hijo debido a la calidad inadecuada de los espermatozoides, las formas patológicas de las células germinales masculinas.
Tipos de analisis
Al realizar espermogramas, el médico toma en cuenta la esencia del tratamiento del paciente. A veces es suficiente hacer un espermograma básico, que incluirá una evaluación de la cantidad y calidad de las células germinales.
Sin embargo, hay situaciones en las que la investigación básica muestra buenos resultados y la concepción no se produce en una mujer sin problemas. En este caso, el médico prescribe un espermograma extendido, dentro del cual se evalúa la morfología del esperma: su apariencia, el cumplimiento de los estándares de referencia.
A veces hay una necesidad de espermograma con fragmentación de ADN, investigación con bioquímica, prueba MAP. La indicación de esto último es la infertilidad inmunológica, una condición en la cual se producen anticuerpos contra el esperma en el cuerpo. Son ellos quienes destruyen las células sexuales vivas y móviles, no permitiéndoles fertilizar un óvulo. El espermograma extendido es siempre más informativo.
El análisis se suele preparar de 1 a 3 días, dependiendo de la carga de trabajo del laboratorio de la clínica seleccionada. La conclusión se le da al paciente en sus manos, es un formulario completo con una indicación de todos los indicadores definidos y valores individuales.
Descifrar se debe tratar con un médico., pero para hombres curiosos especiales y sus esposas, estamos listos para decirle cómo descifrar el espermograma usted mismo.
Y ahora vemos cómo se ve el esperma bajo un microscopio con comentarios de un urólogo.
Transcripción completa de los resultados.
La forma de conclusión generalmente contiene los siguientes parámetros.
Volumen
Esto se refiere a la cantidad de esperma que se proporciona para el análisis. Según los estándares de la OMS, que actualmente son el único estándar en el mundo para los espermogramas, una cantidad de menos de 1,5-2 ml se considera patológica y hace que la investigación sea muy difícil.
El hecho es que la cantidad de eyaculado está influenciada por la cantidad de glándula prostática y el líquido de la vesícula seminal. Si no hay suficiente, entonces esta es una razón para la investigación adicional del estado de estos órganos. El esperma pequeño reduce las posibilidades de concepción.A veces es imposible realizar un estudio precisamente porque hay muy poco material.
Una cantidad insuficiente de espermatozoides puede asociarse con la vida sexual frecuente, por lo que se recomienda abstenerse del contacto sexual durante varios días antes del semen.
Colorear
Por lo general, el esperma tiene un tono blanco, lechoso, grisáceo, perla y ópalo. En conclusión, la mayoría de las veces escriben que el color del material es "blanco grisáceo". Lo que el color de la eyaculación puede decir, los propios médicos, en su mayor parte, no saben, porque este indicador, aunque está listado como parte de los indicadores principales, no tiene valor de diagnóstico.
El análisis de esperma bajo un microscopio le permite juzgar con precisión la composición celular, por lo que el color cambia a rosado, si hay impurezas en la sangre o verdoso, si hay impurezas de pus, no es necesario marcar por separado. Solo el color siempre se incluye en la evaluación de la eyaculación, y este gráfico existe en una forma moderna y no como un tributo a las tradiciones.
El olor
Casi la misma historia sucedió con el olor. Este elemento está en la conclusión, pero su valor de diagnóstico no está del todo claro. Algunos médicos afirman que los efectos indirectos en la salud de la glándula prostática pueden producirse al oler el eyaculado. Sin embargo, no hay evidencia concluyente.
El olor, como el color, se indica en los resultados del espermograma porque siempre ha sido así. Por lo general, el olor se describe como específico pronunciado o leve específico.
Consistencia
Esta parte del informe describe la propiedad física del esperma como viscosidad. Después de la eyaculación, el líquido seminal es lo suficientemente espeso, se diluye gradualmente.
El aumento de la viscosidad puede crear problemas para el movimiento de las células germinales.
Para determinar la viscosidad, el asistente de laboratorio baja una barra de vidrio en la muestra de esperma, la levanta por encima del recipiente del laboratorio y observa la longitud del "hilo" resultante. Cuanto más viscoso es el esperma, más largo es este "hilo".
Normalmente, este parámetro debe ser inferior a 2 centímetros, es decir, la longitud del "hilo" residual no debe exceder este valor. Si el "hilo" tiene una longitud de 2 centímetros o más, el esperma se considera espeso y viscoso. En conclusión, si un hombre es normal con este parámetro, se indica "débilmente viscoso" o "moderadamente viscoso".
Tiempo de licuefacción
Esta columna indica el tiempo durante el cual se diluye el esperma. Por lo general, este intervalo de tiempo varía entre 15 minutos y 1 hora. Si después de 60 minutos el esperma no se licua, generalmente permanece así. El asistente de laboratorio debe agregarle enzimas especiales para realizar todas las demás pruebas y exámenes.
La interpretación de este parámetro es bastante simple. Si la columna indica 20 o 30, este es el tiempo en minutos, que pasó para licuar el material. 15 a 60 minutos es la norma.
Acidez
Como cualquier otro medio líquido del cuerpo humano, el esperma tiene su propia acidez. Por lo general, en hombres adultos sanos, el nivel de acidez de la eyaculación está en el rango de 7.5-8.2.
Lo normal es un pH por encima de 7.2. Si el espermatozoide tiene menos acidez, la capacidad de concebir en este hombre se reduce, ya que se vuelve más difícil para que el esperma disuelva la membrana de la célula de huevo para penetrarla.
Concentración de esperma
La concentración de espermatozoides se determina en 1 ml de líquido. Para calcularlos, necesita equipo especial: analizador de esperma o cámara de conteo. Con menos frecuencia, los técnicos de laboratorio utilizan el método de frotis cuando se aplica 1 gota de esperma a un vidrio de laboratorio con un tamaño de 22x22. Luego, el microscopio se ajusta al aumento en X400 y considera cuántos espermatozoides estarán a la vista. La misma cantidad, solo en millones, será inherente a 1 ml de líquido.
Ejemplo: 25 espermatozoides estaban a la vista, lo que significa que hay 25 millones de ellos en 1 mililitro. Concentración normal, favorable para la fertilización - de 20 millones por mililitro.
Recuento total de esperma
Esta columna indica cuántas células germinales están presentes en el volumen total de líquido seminal proporcionado para el estudio. Además de la concentración, esta parte del esperma se considera una de las más informativas en cuanto a la identificación de las causas de la infertilidad masculina. La cuenta total cuenta con cámara o analizador de esperma.
Sabiendo que se considera una concentración normal de 20 millones por mililitro, se muestra el valor de referencia. Si un hombre ha pasado 3 mililitros de esperma (consulte el ítem "Volumen"), entonces 60 o más millones de "zinger" serán la norma, si el volumen es de 2 mililitros, entonces la tasa comienza desde 40 millones de células.
Esta parte del informe también indica la figura. Cuanto mayor sea el número de células germinales en el fluido seminal, mayores serán las posibilidades de concepción.
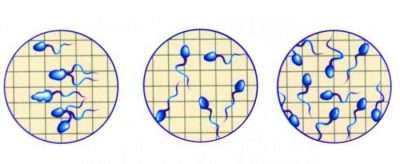
Movilidad
En el eyaculado, se cuentan las células espermáticas de cuatro tipos de actividad. Los más móviles, que aspiran solo directamente, reciben la categoría A del técnico de laboratorio y se consideran los principales solicitantes de fertilización.
No menos progresivo, avanzando en dirección hacia adelante, pero sus contrapartes ligeramente más lentas reciben la categoría B.
El esperma masculino se considera adecuado para la fertilización natural, si contiene al menos el 25% de "zhivchikov" tipo A o el número de células de los tipos A y B en la suma es igual a la mitad de todos los espermatozoides. Con este resultado, no se observan problemas de fertilidad en los hombres.
Las células de esperma que se mueven lentamente, giran en un lugar, se apresuran al azar en diferentes direcciones, obtienen la categoría C y las células fijas - categoría D.
En conclusión, los nombres de categorías no siempre están indicados. A veces, el médico hace referencia al porcentaje de espermatozoides móviles activos (esto es de los tipos A y B), sedentarios (células de tipo C) y fijos (células de tipo D). En este caso, las reglas son similares.
El móvil activo debe ser al menos el 50%. Si es así, puedes ignorar el resto.
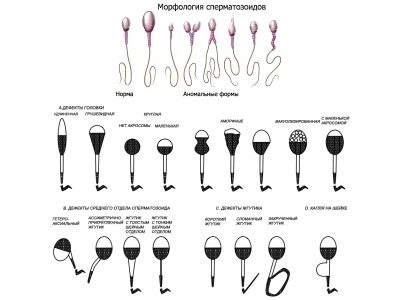
Morfología de Kruger
El espermograma extendido implica una evaluación obligatoria de las características morfológicas de las células germinales masculinas. Se entiende que en un esperma sano debe haber un número suficiente de células de la forma correcta con una estructura normal. Para este esperma se compara con el estándar.
Los criterios de evaluación de Kruger son los más difíciles, Cualquier desviación de la norma, incluso si es única, según estos criterios, se considera una patología y los espermatozoides se rechazan:
- La cabeza del esperma debe ser plana, ovalada. Cualquier otra forma se considera anormal.
- El cuello del esperma debe colocarse correctamente, y la cola no debe doblarse y retorcerse, torcerse.
- Cada parte del esperma se medirá, se compararán las proporciones del cuerpo celular.
Cómo se ve una célula sana, se describe en detalle en el método de Kruger, es con estos parámetros que se asigna la muestra bajo prueba.
Violaciones:
- una o más cabezas;
- una o mas colas;
- sin cabeza ni cola
- colas rizadas;
- una parte media desigual y un cuello delgado y delgado, que no puede sostener la cola;
- Patología de la estructura de la cabeza;
- ángulo de fijación de los flagelos incorrectos.
La morfología es fácil de descifrar.El laboratorio calcula referencia, ideal para fertilización, espermatozoides y malas, inadecuado para los criterios de selección. El valor resultante de las células "buenas" se llama Indice de Kruger.
Si la conclusión indica que el índice de fertilidad de Kruger es de 14-15% o más, esto significa que el contenido de esperma de referencia en el líquido seminal está en el nivel de 14-15%, que es el umbral más bajo de la norma.
Viabilidad celular
El número de espermatozoides en el eyaculado puede ser normal, pero la concepción no sucede de todos modos. La razón puede estar en la viabilidad de las células. Si la célula genital se mueve, siempre está viva, pero si está inmóvil, entonces puede estar viva y muerta. Cuantas más células vivas haya en el eyaculado, mayores serán las posibilidades de que un hombre se convierta en padre. Se considera normal si el semen contiene más de la mitad de los gametos en vivo.
Para saber qué espermatozoides están vivos y cuáles no, el técnico de laboratorio puede teñir una gota de esperma con un tinte de laboratorio eosina. Una célula viva permanecerá de color normal, ya que su membrana está intacta y lo protege de manera confiable del tinte que ingresa a la célula. Los espermatozoides muertos serán de color rosa, porque su muerte siempre está acompañada de deformación y perforación de la membrana.
Además, el número de espermatozoides muertos se calcula después de colocar la muestra de líquido seminal en una solución hipotónica. Los espermatozoides vivos sanos se hinchan de él, sus colas se doblan en un arco, los muertos no reaccionan a la solución nutritiva. La conclusión indica el número en porcentaje. Este número indica el contenido de células vivas en la eyaculación.
Células espermatogénesis
Estas células pertenecen a la categoría de células redondas (células redondas), ya que no son células espermáticas y carecen de colas. Estos son solo espermatozoides futuros, que deben pasar por varias etapas de desarrollo, antes de convertirse en células germinales de pleno derecho. También se detectan en el semen mediante examen microscópico.
Normalmente, en un hombre adulto sano, la eyaculación contiene alrededor del 2-4% de estas células germinales jóvenes aún maduras.
Las tasas de exceso pueden referirse a una variedad de patologías, principalmente relacionadas con el proceso de desarrollo y maduración de los espermatozoides.
Glóbulos blancos
Un pequeño número de leucocitos en el campo de visión de un técnico es normal. No hay nada de malo en eso 1 ml de semen contiene hasta un millón de glóbulos blancos. Esta es la norma.
Sin embargo, si el número de células supera esta norma, esto indica un proceso inflamatorio en el sistema reproductivo del hombre. Por lo tanto, la entrada en la conclusión de "leucocitos - 1-2 en p / zr" no debe causar preocupación, no hay procesos inflamatorios e infecciosos con este resultado.
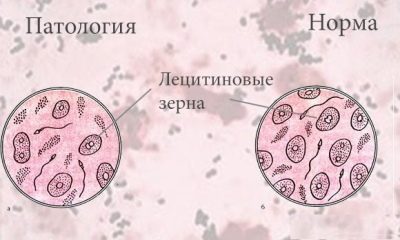
Granos de lecitina
Deben estar presentes en el semen sano. Los gránulos de lecitina o cuerpos lipoides (son formaciones no celulares) son parte de la secreción de la glándula prostática, por lo tanto, su disminución indica problemas con la próstata.
Normalmente, los granos de lecitina están contenidos en una cantidad de aproximadamente 10 millones en 1 mililitro. En conclusión, su número no se indica en términos numéricos o porcentuales, por lo general la descripción parece bastante generalizada: "norma" o "moderadamente".
Limo y macrófagos
La aparición de moco, coágulos en el semen es siempre un síntoma muy perturbador, que puede indicar un proceso inflamatorio o infeccioso fuerte en los órganos del sistema reproductivo.
Células grandes: los macrófagos en la norma pueden estar en cantidades individuales en el campo de visión. Un aumento en su número también es un signo de infección.
Cuerpos amiloides
Los cuerpos de amiloide, que se asemejan al almidón en su estructura, aparecen en el semen cuando ocurren procesos patológicos en la glándula prostática.
La aparición de formaciones de amiloide en la eyaculación sugiere que un hombre desarrolla prostatitis, adenoma de próstata y otras enfermedades.
La detección simultánea de macrófagos y cuerpos amiloides puede indicar el desarrollo de adenoma de próstata.
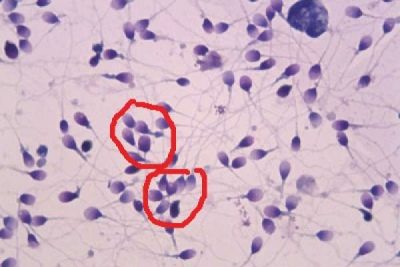
Aglutinación de esperma
El término "aglutinación" se refiere al proceso de unión. En este caso se entiende pegar células de esperma juntos. Tales células no pueden participar en la fertilización.
Las causas de esta patología pueden variar, la mayoría de las veces este fenómeno se observa en la infertilidad inmunológica. En el proceso normal de aglutinación durante el semen no se debe detectar.lo que dice la conclusión es "no detectado" o "no detectado".
Anticuerpos antiespermáticos (prueba MAP)
Los anticuerpos contra los espermatozoides se pueden producir en los cuerpos femenino y masculino. Si su número es grande, entonces comienzan a destruir las células sexuales masculinas que están completamente sanas y listas para la fertilización. Las cabezas de esperma o colas se ven afectadas. Las células dañadas se pegan entre sí, se produce la agregación y se deteriora la motilidad del gameto.
La prueba MAP se basa en la adición de anticuerpos de conejo a anticuerpos humanos en el esperma. Si la droga inyectada comienza a adherirse y envuelve a los espermatozoides, estamos hablando de la presencia de anticuerpos y la infertilidad inmunológica.
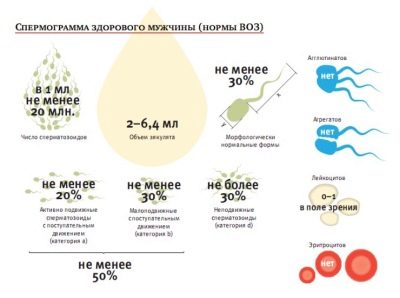
Estándares en la tabla (normospermia):
El indicador principal del semen. | Normas modificadas de la OMS de 2010. | Normas de la OMS hasta 2010 (para referencia). |
Volumen | No menos de 1.5 ml | No menos de 2 ml |
Acidez | No menos de 7.2 | No menos de 7.2 |
Concentración de esperma | Más de 39 millones en total, al menos 15 millones en 1 ml de material. | No menos de 20 millones en 1 ml. No menos de 40 millones en total. |
Movilidad | No menos del 40% de las células A y B, más del 32% de las células del tipo A | 50% de las células tipo A y B, o 25% de las células tipo A una hora después de la eyaculación |
Vitalidad | Al menos el 58% de las células vivas en la muestra. | Al menos el 50% de los espermatozoides vivos. |
Glóbulos blancos | No más de 1 millón por 1 mililitro. | No más de 1 millón por 1 mililitro. |
Anticuerpos Antisperm | No más del 50% de los resultados de la prueba. | Asociado con anticuerpos en la prueba MAP no supera el 50% |
Morfología del esperma | Al menos el 4% de las células sanas. | 15% de células morfológicamente sanas, al menos 4%. |
Patologías
El tipo de afecciones patológicas que puede detectar el espermograma es evidente a partir del nombre mismo de estas patologías:
- Oligospermia: la concentración de espermatozoides en el fluido seminal está por debajo de lo normal.
- Astenospermia: motilidad alterada de las células germinales. Los espermatozoides, que rápidamente podrían abrirse paso en línea recta hacia un óvulo que está esperando la fertilización, tienen poco o nada.
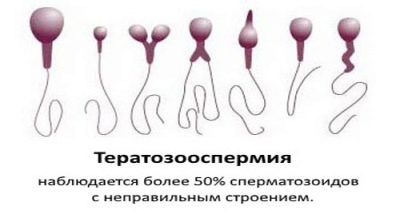
- Teratozoospermia - la morfología del esperma está alterada. Existe una gran cantidad de células germinales feas y mutadas que no son capaces de fecundarse y, si tienen éxito, los riesgos de anomalías genéticas en el feto son altos. Dicha patología se dice cuando el índice de fertilidad de Kruger es inferior al 4%.
- Azoospermia: ausencia de espermatozoides en el fluido seminal. En esta condición, la fertilidad del hombre está ausente, es una forma severa de infertilidad.
- Aspermia - la ausencia de esperma en absoluto. En este caso, el hombre puede verse reducido o puede no tener ninguna sensación corporal.
- Leucocitospermia: presencia de un gran número de leucocitos en el líquido seminal. Considerado como un signo de infección o inflamación, no está directamente relacionado con la fertilidad.
- Necrospermia: la ausencia en el espermatozoide de los espermatozoides vivos completamente o la presencia de muy pocas células vivas.
- Akinospermia - la ausencia de espermatozoides móviles en el semen. Pueden estar vivos, pero con la función motora tienen dificultades significativas. Se diferencia de asthenospermia en su severidad y severidad.
- Criptospermia: una cantidad insignificante de esperma en la eyaculación. El cálculo microscópico y de hardware de su número no está sujeto.El material se somete a centrifugación, y si entonces se detecta una pequeña cantidad de esperma en el sedimento o si no se detecta, entonces se trata de cryptospermia.
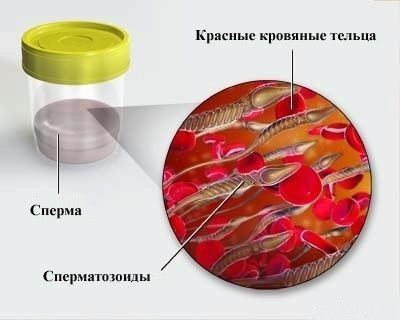
- Hemospermia - la presencia de sangre en el esperma. Los glóbulos rojos normalmente no deben estar presentes en el fluido seminal. Las impurezas de la sangre son un síntoma muy alarmante de enfermedades graves del sistema reproductivo.
- Bacteriospermia: detección de una gran cantidad de bacterias en el semen. Estos pueden ser cocos, por ejemplo, estafilococos, Staphylococcus aureus, estreptococos, entercoccus faecalis y otros patógenos oportunistas. Tal imagen puede indicar la presencia de una infección bacteriana.
Causas de desviaciones.
Las razones por las cuales los resultados del esperma pueden decepcionar a un hombre y su alma gemela, muchas. La mayoría de las veces, los factores que afectan a los índices de semen están enraizados en una enfermedad inflamatoria o infecciosa. Estas incluyen enfermedades inflamatorias no tratadas del sistema urogenital, enfermedades de transmisión sexual, infecciones de transmisión sexual, ureaplasma, micoplasma, clamidia, etc. que no se curan a tiempo.
A veces, estas enfermedades, llamadas "aladas" por la gente, ocurren sin ningún síntoma, por lo que un hombre puede ni siquiera darse cuenta de la presencia de, por ejemplo, la clamidia.
También se produce un número aproximadamente igual de resultados de espermograma pobres en hombres que tienen enfermedades inflamatorias de las vesículas seminales y la glándula de la próstata, en las que se ven afectadas las células epiteliales que producen las células espermáticas.
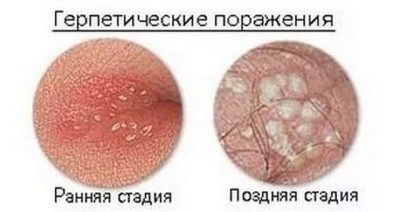
A menudo, la causa de la violación de la calidad del esperma es el varicocele. Las llagas de herpes son muy peligrosas en términos de probabilidad de infertilidad.que causa mutaciones y cambios en la estructura morfológica de las células germinales, así como las paperas (parotitis), transferidas por el niño en la infancia.
Incluso un simple virus de la gripe o ARVI afecta la condición del esperma, pero su influencia es temporal, y la composición del semen vuelve a la normalidad en 2-3 meses. Sin embargo, esto no debe ser olvidado, con la intención de pasar el espermograma.
Entre las causas "dolorosas", el último lugar está ocupado por las consecuencias de las lesiones y las operaciones quirúrgicas. Si un hombre ha sufrido una lesión en el cerebro o la médula espinal, si se han realizado operaciones en estos órganos, si ha habido intervenciones quirúrgicas en el hígado y los riñones, la probabilidad de que la calidad y la cantidad de esperma empeoren es grande. Peleas, golpes "debajo del cinturón" - todo esto no pasa sin un rastro para la salud de los hombres.
Más raramente, las causas de las violaciones identificadas durante el examen se encuentran en patologías congénitas: ausencia de testículos desde el nacimiento, ausencia de vasos deferentes, defectos y anomalías de la estructura de los órganos reproductivos. Tales razones suelen ser inevitables.
Incluso los métodos modernos de medicina auxiliar reproductiva no pueden ofrecer nada a un hombre cuya infertilidad es natural, un hecho natural desde el nacimiento.
La calidad del esperma es mucho peor en los hombres que viven en grandes ciudades contaminadas con un estado de ecología deplorable.
La fertilidad masculina está fuertemente influenciada por su estilo de vida. Si el representante del sexo fuerte trabaja mucho, especialmente en la noche, y descansa un poco, si abusa de las bebidas alcohólicas, las drogas, fuma mucho, todo esto conduce a la alteración de la morfología del esperma y otras desviaciones en el espermograma, lo que indica que la función reproductiva masculina está reducida.
En riesgo de infertilidad masculina, los amantes de los viajes frecuentes al baño y la sauna, los amantes se calientan al sol y visitan el solárium, así como los hombres que diariamente usan asientos con calefacción en el auto. Los efectos térmicos en el escroto y las glándulas sexuales localizadas en él tienen un efecto negativo en todos los procesos de espermatogénesis.
La causa de los problemas con la calidad del esperma puede deberse a los factores de estrés a largo plazo que experimenta un hombre, así como a los problemas hormonales en su cuerpo, por ejemplo, los problemas de fertilización comienzan cuando el equilibrio de las hormonas de la glándula tiroides, así como las hormonas sexuales, se altera, por ejemplo, la testosterona. .
El desequilibrio hormonal puede comenzar con el tratamiento de medicamentos hormonales, así como con el uso de esteroides para lograr un rendimiento atlético.
Las anomalías de los espermatozoides y la disfunción de los espermatozoides también pueden ser causadas por la genética, si el niño recibió de sus padres un gen "defectuoso" responsable de la reproducción.
Tratamiento y pronóstico para la concepción.
Si se detectan formas patológicas de semen, el hombre necesitará diagnósticos adicionales. Tendrá que consultar a un andrólogo y visitar a otros especialistas: un endocrinólogo, un cirujano, un neurólogo y, posiblemente, un psicoterapeuta, si no se establecen razones médicas objetivas.
Se le prescriben pruebas adicionales: sangre, orina, ecografía de la glándula prostática, examen manual de la próstata.
El tratamiento comienza después de que se encuentra la causa. Si las capacidades reproductivas han disminuido debido a la inflamación, infección, prostatitis, se prescribirá un tratamiento antiinflamatorio con antibióticos.
Si la causa es un varicocele, la cirugía puede estar indicada.
Los problemas hormonales se detectan mediante el análisis de la sangre para la concentración de diferentes hormonas, la terapia es prescrita por el endocrinólogo.
Todos, sin excepción, los representantes del sexo más fuerte con semen problemático. Se recomienda revisar su horario de trabajo, dejar de trabajar por la noche, comenzar a dormir lo suficiente. A veces es beneficioso cambiar la situación: mudarse de la ciudad a la ciudad, donde el aire es más limpio y el medio ambiente es mejor.
El alcohol, las drogas y fumar están contraindicados. Pero sin excepción, independientemente de la causa de la infertilidad, se prescriben preparaciones de vitaminas, que incluyen vitaminas A, E, C, D, vitaminas del grupo B, ácido fólico, así como zinc y selenio.
Hay complejos ya hechos, creados específicamente para hombres que planean concebir. La terapia con vitaminas debería durar al menos 3 meses, tanto tiempo dura la espermatogénesis.
En la dieta de los hombres necesariamente se incluyen alimentos ricos en proteínas: platos de carne y pescado, productos lácteos, verduras frescas (como fuente de ácido fólico), nueces.
No se recomienda que un hombre use ropa interior ajustada y, en verano, pantalones y shorts sintéticos, en los que el escroto se sobrecalienta. En invierno, debe evitarse la hipotermia de los genitales.
Se recomienda a un hombre que planea concebir un hijo que cambie su descanso habitual en la televisión los fines de semana al ocio activo: esquiar, trotar con facilidad, nadar. Los baños de visita y las saunas se reducen al mínimo o se abandonan temporalmente por completo.
La vida sexual se debe llevar a cabo teniendo en cuenta las recomendaciones personales del urólogo-andrólogo, quien le dirá cuál es el mejor modo en función del esperma: si el esperma es demasiado espeso: el sexo es más frecuente, si es líquido, entonces el sexo debería ser un poco menor.
Las previsiones para la concepción son favorables incluso con violaciones graves del espermograma. La medicina de hoy puede ofrecer muchas maneras de resolver el problema, esto es tanto la FIV como la ICSI. En el 97% de los casos de infertilidad adquirida puede afrontarlo. Pronóstico adverso solo en caso de anomalías congénitas y genéticas.
Cómo preparar a un hombre para concebir un hijo, ver más abajo.