Las causas, síntomas y tratamiento de la epilepsia en niños.
En la práctica neurológica de los niños, hay una serie de enfermedades que se han conocido desde la antigüedad. La epilepsia es considerada una de estas enfermedades "misteriosas". Lo que los padres deben saber sobre esta enfermedad en los niños le dirá este artículo.
Causas
La manifestación más característica de esta enfermedad es la aparición de convulsiones. Tales manifestaciones pueden ser muy diferentes. El curso de la enfermedad suele ir acompañado de una repetición de tales ataques durante un cierto tiempo. Si un niño tiene convulsiones más de dos veces, este hecho debería ser una razón para que los padres busquen consejos adicionales de un neurólogo pediátrico.
No solo los trastornos neurológicos, sino también los psicopatológicos son característicos de esta afección. Los médicos y neurólogos en muchos países consideran que esta enfermedad es una de las más importantes en la medicina infantil.
La prevalencia de la enfermedad entre los niños es bastante baja. En promedio, es de hasta 0,55 a 0,8% entre todos los bebés.
Es importante tener en cuenta que la epilepsia se manifiesta por primera vez en edades muy diferentes. Con bastante frecuencia, los primeros síntomas adversos comienzan ya en niños menores de 2 años. En algunos casos, el curso de la enfermedad puede ser bastante desfavorable. Existen ciertas formas de epilepsia que son difíciles de corregir con la terapia con medicamentos. También son bastante comunes en los bebés.
La epilepsia ha sido conocida por los médicos durante más de un siglo. Anteriormente, los médicos no tenían los conocimientos necesarios sobre el mecanismo de la enfermedad. En la Edad Media, las personas que padecían manifestaciones de la enfermedad se consideraban "obsesionadas con el demonio". También hay obras literarias de esos años que describen bastante bien a los pacientes con epilepsia.
Con el desarrollo de la base de diagnóstico instrumental y de laboratorio, los médicos tienen nueva información sobre el mecanismo de desarrollo de la enfermedad. Esto llevó a los expertos a la idea de que es necesario investigar las causas que contribuyen a la aparición de manifestaciones características de la enfermedad. No hay una sola razón para el desarrollo de síntomas adversos de la enfermedad. La aparición de signos clínicos adversos de la enfermedad puede llevar a una variedad de razones.
La forma más inexplicable de la enfermedad es idiopática. La causa de los síntomas adversos de esta condición patológica, los científicos no han establecido. Sugieren que la predisposición hereditaria conduce a su aparición en este caso. Hasta la fecha, se están llevando a cabo experimentos científicos destinados a estudiar genes "causales" específicos que desencadenan la aparición de una enfermedad de gravedad variable en un organismo infantil.
El desarrollo de focos patológicos en el cerebro que producen la aparición de ataques característicos, Causa múltiples factores. También se les llama gatillo. El impacto de tales factores puede ser incluso en el período de tener un hijo.
Abuso de la futura madre por alcohol o fumar. Son desencadenantes bastante significativos. En este caso, la formación del área patológica, el foco epiléptico, ya se produce en el período de desarrollo prenatal del bebé.Los primeros síntomas adversos en este caso pueden aparecer ya en bebés recién nacidos.
Embarazo severo También puede afectar el nacimiento de un niño que tiene áreas anormales en el cerebro, causando un mayor desarrollo de la epilepsia. La gestosis y la patología del flujo sanguíneo placentario, especialmente en el primer trimestre y el comienzo del segundo, pueden llevar a la formación de focos epileptogénicos en el futuro bebé. El número de tales áreas puede ser diferente. Predecir su posible aparición en el bebé es casi imposible en esta etapa.
Diferentes tipos de infecciones. Transferidos por la futura mamá mientras se lleva a un bebé también son factores desencadenantes muy frecuentes. Las bacterias y los virus, que tienen tamaños bastante pequeños, penetran perfectamente la barrera hemato-placentaria. Tal propagación de la infección llega rápidamente al cuerpo del futuro bebé a través del sistema de flujo de sangre placentaria en común con la madre.
Las infecciones virales o bacterianas, transferidas por mamá, especialmente al comienzo del embarazo, provocan la aparición de diversas áreas patológicas en el cerebro del bebé. En algunos casos, incluso un curso severo de neumonía pediátrica bacteriana puede llevar a un mayor desarrollo de síntomas adversos de epilepsia en un niño.
Daño cerebral orgánico durante el parto. - Una de las causas más frecuentes de síntomas adversos de la enfermedad en el futuro. El daño y la hemorragia en el cerebro causan la formación de áreas patológicas de tejido alterado. El trabajo de las neuronas en este caso varía considerablemente.
Obstetras-ginecólogos señalan que Hay varias de las situaciones clínicas más peligrosas que surgen durante el parto, lo que puede contribuir a la aparición de síntomas adversos de epilepsia en el bebé:
- enredo de la cuerda;
- larga duración de la cabeza del feto en la pelvis de la madre mientras pasa por el canal de parto;
- período seco demasiado largo;
- trabajo prolongado.
La falta de oxígeno resultante (hipoxia) del cerebro conduce a la formación de focos epileptogénicos en el niño. Los primeros síntomas adversos de la enfermedad en este caso ya aparecen en lactantes.
Enfermedades infecciosas que conducen al desarrollo. meningitis o encefalitis En los niños también contribuyen al posible desarrollo de otros síntomas adversos de la enfermedad. Los más peligrosos en este caso son los microbios que penetran a la perfección la barrera hematoencefálica del cerebro. Al entrar en los vasos sanguíneos cerebrales, los microbios conducen rápidamente al desarrollo de un proceso inflamatorio fuerte, lo que lleva al desarrollo de áreas patológicas en el bebé. Esta forma de epilepsia es bastante común en los escolares.
No en todos los casos, los médicos pueden determinar la localización del foco patológico. Sin embargo, esto no excluye la aparición de nuevas convulsiones en un niño, convulsiones características de esta enfermedad. Esta forma de la enfermedad se llama criptogénica. En la estructura general de la enfermedad, según las estadísticas, representa casi el 60% de todos los casos de esta enfermedad.
Hoy en día, aparecen más y más resultados científicos de la investigación, lo que indica que un mecanismo autoinmune está presente en el desarrollo de la epilepsia. Esto confirma el hecho de que los pacientes que padecen esta enfermedad tienen una mayor cantidad de anticuerpos específicos en la sangre que tienen un efecto adverso en sus propias células cerebrales.
Tales manifestaciones también ocurren no solo en la forma primaria de epilepsia, sino también como resultado de enfermedades infecciosas pasadas.
Durante la epilepsia, en el cuerpo del niño se produce un conjunto de varios trastornos. Su aparición se desencadena por la interrupción del trabajo de la "computadora" principal del cuerpo: el cerebro.Curiosamente, se encuentran cambios similares en los padres y familiares inmediatos del bebé enfermo. Los cambios en el metabolismo del agua y los electrolitos, el equilibrio ácido-base y los procesos metabólicos contribuyen al cambio en el trabajo de muchos órganos internos.
Vistas
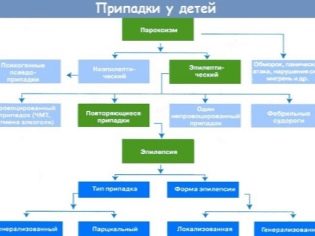
Las variantes clínicas de la enfermedad pueden ser muy diferentes. Esta diversidad está determinada en gran medida por la localización inicial del foco patológico, que se localiza en el cerebro. En algunos casos, puede haber varios focos epilépticos de este tipo. En esta situación, el curso de la enfermedad, como regla, se deteriora notablemente.
Los médicos distinguen varios tipos de epilepsia, que a menudo se encuentran en la práctica neurológica de los niños:
Rolandico. Los primeros signos se encuentran en los bebés, generalmente después de 3 años. Más a menudo se caracteriza por la aparición de ataques nocturnos espontáneos. Involucrado en el proceso patológico suele ser la musculatura facial. Según las estadísticas, la mayoría de los bebés tienen ataques de epilepsia mientras duermen de 3 a 5 veces al año.
Idiopático parcial. Caracterizado por el desarrollo de convulsiones occipitales. Muy a menudo, esta forma clínica de la enfermedad se acompaña de la aparición de diversas deficiencias visuales y alucinaciones, así como una variedad de síntomas oculares. Como norma, esta variante de la enfermedad se presenta en niños desde los dos años de edad hasta la adolescencia. Muy a menudo, los primeros casos de la enfermedad se registran en niños de hasta 3 años.
- Idiopática benigna La recopilación de la historia genealógica juega un papel crucial en el establecimiento del diagnóstico clínico correcto. Los signos de epilepsia en este caso se detectan en los parientes más cercanos e incluso en los padres del bebé enfermo. La enfermedad se hereda por un rasgo autosómico dominante. Los primeros signos de la enfermedad generalmente aparecen en los primeros meses de vida del bebé.
- Epilepsia mioclónica benigna de la infancia. Una forma clínica bastante rara de esta enfermedad. Esta variante de la enfermedad se caracteriza por la aparición de convulsiones mioclónicas en un niño enfermo. El niño en este caso puede permanecer en plena conciencia. Los primeros síntomas de la enfermedad se pueden reconocer ya, como regla, en un niño de un año.
Absansnaya infantil. Ocurre en niños de 1 año a 10 años. Se caracteriza por la aparición de diversas duraciones de ausencias. Las contracciones motoras y convulsivas, como regla, están completamente ausentes en esta forma clínica. La duración promedio de las ausencias en esta variante de la enfermedad varía de un par de segundos a ½ minuto.
Absansnaya juvenil. Enfermedad del debut - adolescencia. Según los síntomas clínicos, se asemeja a una forma infantil absans. Los primeros síntomas adversos aparecen en los adolescentes, sin embargo, también pueden desarrollarse entre las edades de 18-22 años. La duración del período epiléptico, en general, en esta forma clínica es de 2 a 40 segundos.
Mioclono juvenil. En el desarrollo de la enfermedad juega un papel importante el factor hereditario. Ocurre principalmente en adolescentes. Se caracteriza por el desarrollo de múltiples contracciones convulsivas en un niño. La conciencia durante un ataque puede mantenerse.
Con convulsiones generalizadas convulsivas. Además, esta forma clínica de la enfermedad se llama epilepsia con períodos de despertar. La edad de aparición de los primeros eventos adversos de la enfermedad puede ser muy diferente. Los síntomas de este tipo de epilepsia se encuentran tanto en niños muy pequeños como en adultos. Un examen de electroencefalograma no revela un centro de daño claro o un enfoque patológico.
Síndrome del oeste. Aparece solo en niños. Se caracteriza por la aparición de múltiples contracciones convulsivas en un bebé enfermo. La gipsarritmia es un cambio específico en el EEG que se produce en esta variante clínica de la enfermedad.Los ataques espasmódicos generalmente duran unas pocas docenas de segundos, pero pueden seguirse alternativamente.
Síndrome de Lennox-Gasto. La incidencia máxima se produce a la edad de 3-6 años. Esta forma clínica de la enfermedad está acompañada por el desarrollo no solo de trastornos neurológicos, sino también psicopatológicos. El niño enfermo se queda atrás con respecto a sus compañeros en el nivel de desarrollo físico y mental a lo largo del tiempo. Dichas desviaciones específicas de la norma de edad ocurren en el 90-92% de los bebés con esta forma de la enfermedad.
Con mioclonias-convulsiones astaticas. Esta forma clínica también se llama síndrome de Duse. Según las estadísticas, los primeros síntomas adversos de la enfermedad aparecen en niños en edad preescolar. Esta forma se manifiesta por varias convulsiones que ocurren en los brazos y piernas. En algunos casos, el niño tiene un síntoma característico de esta variante clínica de la enfermedad: “asentir con la cabeza” del cuello.
El síndrome de Eses. Signos específicos de la enfermedad ocurren durante el sueño lento. Acompañado por la aparición de rasgos característicos en el electroencefalograma (EEG). La incidencia máxima es de 5 a 15 años. En la literatura científica hay información sobre la aparición de síntomas adversos en los bebés de los primeros meses de vida.
Focal Se caracteriza por la presencia de un foco patológico en una zona anatómica local del cerebro. Muy a menudo localizada en el lóbulo temporal o frontal. A menudo, los médicos señalan que esta opción es secundaria y ocurre debido a otras enfermedades. El pronóstico de esta forma clínica de la enfermedad es condicionalmente favorable.
¿Qué son las convulsiones?
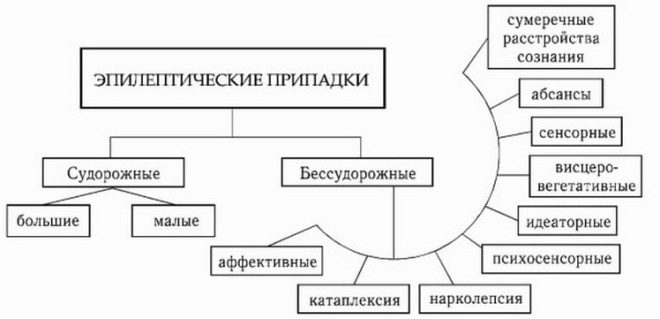
Una de las manifestaciones más características de la enfermedad es la aparición de ataques especiales. Están acompañados por el desarrollo de convulsiones en el niño. Su duración puede ser muy diferente y depende de muchos factores diferentes. La gravedad del curso de esta enfermedad depende en gran medida de la frecuencia con que se produzcan estas convulsiones, así como del tiempo que duran en un bebé en particular. Las convulsiones características pueden ser parciales y generalizadas.
Parcial
Esta visión clínica depende en gran medida de la localización inicial del foco patológico. Con esta variante de la enfermedad, el bebé no pierde el conocimiento durante un ataque. Él puede describir bastante bien sus sentimientos. Las infracciones más frecuentes - motor. Se caracterizan por la aparición de múltiples contracciones de grupos de fibras musculares individuales. Muy a menudo, este síntoma se manifiesta por la aparición de calambres en las piernas, los brazos y la cara.
Convulsiones parciales verbales Se encuentra en los bebés mucho menos. Se caracterizan por la aparición de algunas melodías de sonido o incluso voces individuales en un niño. A veces el bebé "escucha" la conversación de varias personas.
Muchos niños notan que durante tales ataques verbales, escuchan sonidos particulares o partes de palabras. Tales manifestaciones de la enfermedad a menudo se pueden confundir con varias alucinaciones que ocurren en algunas enfermedades mentales.
Los niños individuales sienten cambios sensoriales y motores. Dichas violaciones pueden ocurrir en los brazos, piernas y, en algunos casos, incluso afectan la mitad del cuerpo o la cara.
Las convulsiones vegetativas también se registran en niños pequeños. Se caracterizan por sudoración severa, palidez severa o enrojecimiento de la piel, dilatación significativa de las pupilas de los ojos y otros signos específicos. Es importante tener en cuenta que estos síntomas son bastante raros y complican significativamente el diagnóstico diferencial.
Convulsiones parciales complicadas Acompañado por el desarrollo de un signo clínico más peligroso. Durante tales ataques, el niño puede perder el conocimiento. Un rasgo característico de este tipo de convulsiones es la aparición preliminar de un "aura". Esta condición particular es descrita por más del 90% de los bebés.Se caracteriza por la aparición de molestias en el estómago o una fuerte debilidad, el desarrollo de náuseas y un aumento de mareos y dolor de cabeza.
Todos estos síntomas aparecen en un niño generalmente antes de perder el conocimiento y son muy desfavorables.
Los síntomas del aura pueden ser muy diversos.
Algunos niños también notan que antes de perder la conciencia, sienten:
debilidad general severa, que aumenta en pocos minutos;
entumecimiento en el área de la punta de la lengua, los labios y aumento de la presión en la región de la laringe;
dolor o malestar en el pecho;
la creciente falta de aire, la dificultad de la inhalación forzada (intensificada) o la exhalación con el pecho lleno;
somnolencia severa y deseo insoportable de dormir;
La aparición de varias voces "en la cabeza" que hablan un idioma que el niño no entiende.
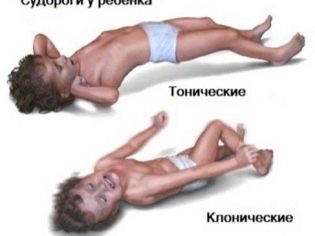
La combinación de síntomas patológicos que se producen durante un ataque puede ser muy diferente. Tales convulsiones ya son llamadas secundarias generalizadas. Según su mecanismo de desarrollo de síntomas patológicos, pueden ser tónicos, clónicos o tónico-clónicos. El inicio de la aparición de signos específicos característicos es una convulsión simple o compleja. La duración del aura en este caso es de varios segundos a un par de minutos.
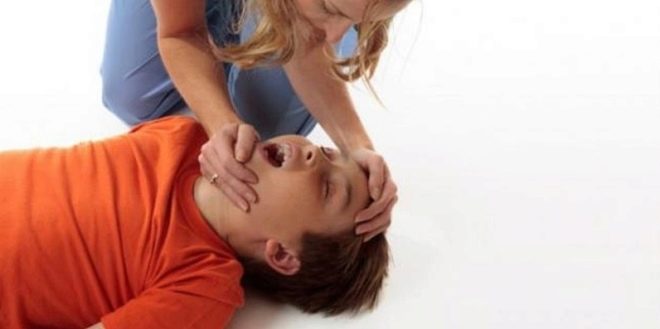
Después de este estado, el niño suele caer al suelo. Su cuerpo se retira, su cabeza se desvía hacia un lado. Mandíbulas apretadas. La respiración generalmente se debilita o se detiene. Después de unos segundos, el bebé enfermo tiene calambres en las extremidades o en todo el cuerpo. La duración de dicha convulsión tónica suele ser de 10 a 30 segundos.
La siguiente etapa es el desarrollo de una convulsión clónica. Se caracteriza por la aparición de fuertes calambres en los brazos y piernas. Aparece espuma de la boca. Por lo general, es abundante con vetas sangrientas que aparecen en ella debido a que durante un ataque, el niño muerde la punta o la parte posterior de la lengua.
La etapa final es la relajación. Durante este período, el bebé permanece inmóvil, sus pupilas están dilatadas, no responde a estímulos externos.
Estos signos específicos son conocidos desde los tiempos más antiguos. Tal curso de desarrollo de la enfermedad y contribuyó a la aparición de varios de sus nombres. Esta enfermedad también se llama "epilepsia" o "baile". Durante el período de la "santa" inquisición, se creía que en el momento de la incautación, un demonio infunde al niño. Incluso hubo múltiples rituales que se llevaron a cabo para expulsar a varios demonios.
Actualmente, la comprensión del mecanismo de la enfermedad ha cambiado significativamente. Durante el desarrollo de tales convulsiones tónico-clónicas peligrosas, es muy importante que los padres estén con el bebé.
Para los padres y madres de bebés que tienen epilepsia, es muy importante saber qué hacer durante el inicio del ataque característico de ataques. La ayuda ayudará a prevenir la aparición de efectos adversos en el bebé.
Generalizado
Las manifestaciones de esta enfermedad están acompañadas por el desarrollo de ausencias, caracterizadas por la pérdida de conciencia a corto plazo. En este caso, la duración de las convulsiones clónicas puede ser muy diferente en el tiempo. En algunos casos, incluso pueden estar completamente ausentes.
El inicio de la epilepsia de abscesos es imposible de predecir. Unos minutos antes de que la conciencia se apague por completo, el pequeño paciente se queda inmóvil, mira un punto o se detiene por completo.
Los recuerdos en memoria de un ataque pueden estar presentes o borrados. Muchos niños durante el deterioro de la conciencia también reaccionan a estímulos externos. El síntoma más característico de una convulsión generalizada es la pérdida de la conciencia. Cabe señalar que en la mayoría de los casos se restaura con bastante rapidez. El aura no suele ser característico. Absans en el tiempo puede ser de un par de segundos a ½ minutos.
Pueden ser a la vez simples y complejos. Los primeros se caracterizan por todos los síntomas anteriores. Los complicados se acompañan del desarrollo de los síntomas más diversos. La manifestación más frecuente en este momento es una contracción pronunciada de los grupos musculares individuales. Las revisiones de padres y madres de bebés enfermos indican que durante una ausencia tan compleja, un niño puede dispersar o dispersar accidentalmente objetos y juguetes.
Muchos bebés caen de rodillas y luego en las nalgas. La siguiente etapa en el desarrollo de un ataque es la pérdida completa de la conciencia. Algunos bebés tienen contracciones involuntarias de las extremidades. Por lo general, están barriendo finamente en su amplitud. Los alumnos del niño se expanden. En pocos segundos, aumenta la tensión del músculo esquelético.
Algunos bebés tienen temblor de las extremidades. Él, como regla general, al principio barriendo finamente, pero luego entra en una reducción convulsiva separada de las extremidades. Por lo general, estos síntomas adversos persisten en los bebés durante 15-25 segundos. En algunos bebés, estas manifestaciones pueden durar incluso unos pocos minutos.
Durante un ataque de este tipo, es muy importante que los padres o el personal médico estén con el niño, ya que esto ayudará a prevenir consecuencias y complicaciones peligrosas.
Los síntomas
La gravedad de las manifestaciones adversas de la enfermedad depende en gran medida de la ubicación de los sitios epileptogénicos patológicos. La edad de inicio o debut no juega un papel importante. En algunos casos, la enfermedad en los bebés recién nacidos es mucho más fácil que en los adolescentes. La presencia de comorbilidades en un niño, por regla general, empeora el pronóstico general.
Para los bebés con epilepsia, varios tipos de convulsiones epilépticas se consideran las manifestaciones más específicas de la enfermedad. Muy a menudo se desarrollan Convulsiones jacksonianas. Estos cambios se caracterizan por la aparición de múltiples contracciones de los grupos musculares. Puede que no sean los más largos en el momento de su aparición. Estos signos específicos se caracterizan por el aumento de la conciencia del crepúsculo.
En un bebé, ciertas partes del cuerpo pueden adormecerse. Suele ser extremidades, lengua o mejillas. Como regla general, durante un ataque, el contacto con el niño está completamente roto. El niño se vuelve indiferente a la situación y, además, prácticamente no responde a estímulos externos.
Las convulsiones pequeñas también son bastante comunes en los bebés. Se caracterizan por la aparición de frecuentes movimientos oculomotores y cara hipotónica. En algunas formas clínicas se producen abscesos, que se acompañan de un entumecimiento completo de los grupos musculares faciales. Durante tales ataques, el niño, por regla general, pone los ojos en blanco con fuerza.
Una situación clínica bastante peligrosa es convulsiones epilépticas. Esta condición se acompaña de una serie de varios ataques, que se reemplazan sucesivamente. Por un corto tiempo, el niño puede estar inconsciente. En esta condición, el tono muscular se reduce significativamente, lo que se acompaña de hiporreflexia. Durante un ataque, el niño tiene anomalías cardíacas: la frecuencia cardíaca aumenta y el pulso se debilita.
Una convulsión epiléptica suele ir acompañada de un cambio en varias condiciones clínicas. Primero, el bebé cae espontáneamente. De un fuerte espasmo de la glotis, el niño puede gritar mucho. Después de unos segundos, el bebé le echa la cabeza hacia atrás. Desde el lateral, los movimientos intensos del tórax se hacen bien visibles.
La aparición del niño durante un ataque epiléptico usualmente trae a los padres al verdadero horror. ¡Es importante recordar siempre que no se puede entrar en pánico! Los padres deben ayudar al niño y darle los primeros auxilios adecuados. Durante un ataque, la piel del bebé suele ser pálida. Los labios y las membranas mucosas visibles tienen un tinte azul.
En algunos casos, los bebés no tienen cambios tónicos o clónicos. En esta situación, el niño solo presenta alucinaciones visuales o verbales. Los niños pequeños pueden ver diferentes destellos de color o imágenes que aparecen literalmente en el aire. Las alucinaciones verbales están acompañadas por la aparición en el cerebro de varias palabras o frases de sonido.
Hay formas bastante raras, pero muy interesantes de la enfermedad. Estos incluyen la lectura de la epilepsia. En este caso, los síntomas adversos ocurren después de leer las primeras palabras de cualquier texto.
Por lo general, esta forma de epilepsia se registra solo en la edad escolar, y luego en adultos. La manifestación más frecuente de esta opción clínica es una fuerte contracción de la mandíbula inferior.
Muy a menudo este proceso es unilateral. En algunos casos, el niño aparece y combina discapacidad visual. Un niño puede tener dislexia, un trastorno del habla. Por lo general, este síntoma ocurre en niños con un curso prolongado de la enfermedad. El curso severo de esta variante clínica de la enfermedad puede conducir a trastornos pronunciados del desarrollo mental.
Los primeros signos en infantes.
La epilepsia idiopática benigna hereditaria a menudo conduce al desarrollo de síntomas adversos en los bebés recién nacidos. Los primeros signos de la enfermedad se detectan en la primera semana de vida del niño. Esta forma se acompaña de la aparición de convulsiones clónicas multifocales. Se caracterizan por síntomas monótonos u oculares.
Muy a menudo, las contracciones múltiples convulsivas se acompañan de manifestaciones vegetativas. Estos incluyen: salivación fuerte, aumento del sudor, aumento del ritmo cardíaco y saltos de la presión arterial, enrojecimiento de la piel de la cara y la mitad superior del cuerpo. Los cambios característicos en este caso se registran solo durante el ataque. En el período entre estas convulsiones, no es posible identificar anomalías en el EEG.
Espasmos neonatales benignos No tienen predisposiciones hereditarias. Los primeros síntomas adversos en este caso ocurren en el bebé durante 3-5 días de vida. En este caso, es imposible identificar los signos de la enfermedad en los familiares. Esta forma se manifiesta en un niño con múltiples ataques monoclonales. Pueden ocurrir dentro de 20-22 horas.
Esta forma de la enfermedad está acompañada por la aparición de contracciones convulsivas que ocurren en varias partes del cuerpo. Primero, el proceso puede involucrar extremidades o partes del cuerpo, luego se incluyen secuencialmente otras zonas anatómicas.
La migración de tales trastornos es un rasgo característico de esta forma clínica de la enfermedad en niños. Algunos bebés tienen toda una serie de condiciones epilépticas.
La epilepsia mioclónica benigna de la infancia ocurre en bebés de primer año de vida. El proceso generalmente comienza con la mitad superior del cuerpo. Los padres pueden notar estos síntomas por su cuenta. Acostado en una cuna durante un ataque, el bebé a menudo puede levantar los hombros y jalar los brazos. También note que esta forma de la enfermedad es posible durante los primeros pasos. Al levantarse sobre las piernas, el niño puede balancearse con fuerza y los músculos de las extremidades inferiores se contraen con mucha fuerza.
Muchos padres piensan que si un niño se cae con frecuencia, esto puede indicar la presencia de epilepsia en un bebé. Sin embargo, esto no es del todo cierto. Normalmente, la duración de los ataques es corta y no excede unos pocos segundos. Pueden ocurrir en casi cualquier momento del día. Por lo general, los primeros síntomas de la enfermedad ocurren en un niño en los primeros seis meses de vida.
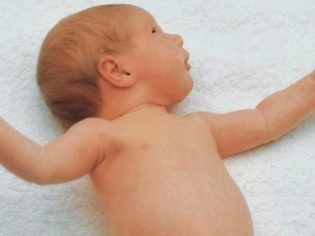
La postura del espadachín es uno de los síntomas que los médicos verifican durante el examen del niño. Durante este estado, la cabeza del bebé se gira hacia el hombro. El brazo y la pierna están fuertemente extendidos desde el mismo lado.La otra pluma se gira hacia otro lado. La pierna en el lado opuesto está doblada en la rodilla.
Por lo general, esta condición ocurre en niños que han sufrido lesiones fuertes en el parto.
Diagnósticos
El examen clínico inicial es solo indicativo. Para el correcto diagnóstico se requieren exámenes adicionales de laboratorio e instrumental.
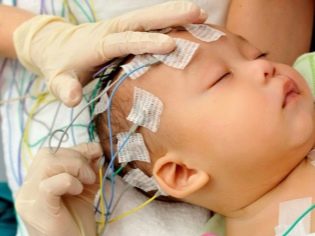
Hasta la fecha, se considera el "patrón oro" del diagnóstico de esta enfermedad. Electroencefalografía (EEG). Al mismo tiempo, se debe tener en cuenta que cada segundo bebé en ausencia de un ataque no presenta ningún cambio en el electroencefalograma.
La identificación de signos específicos directamente durante un ataque epiléptico le permite realizar con precisión el diagnóstico correcto. En situaciones clínicas difíciles, cuando el diagnóstico es muy difícil, requiere varios EEG o el control diario de este indicador.
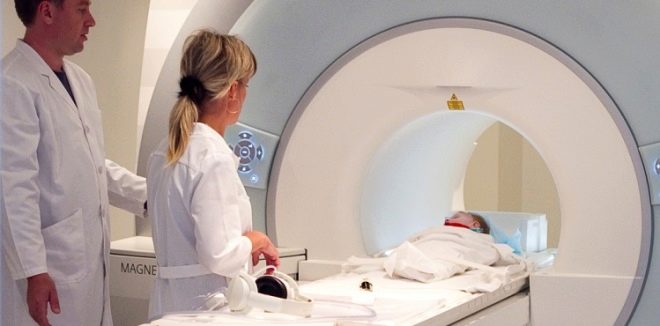
La neuroimagen también se utiliza para establecer el diagnóstico. Te permite identificar con precisión varias patologías orgánicas del cerebro.
Este estudio no solo permite aclarar el diagnóstico correcto, sino también determinar el pronóstico y otras tácticas de la terapia. Los estudios que se incluyen en neuroimagen incluyen tomografía computada y resonancia magnética. La MRI le permite especificar las áreas locales de tejido patológico, que desencadenan la aparición de síntomas característicos adversos en el bebé.
Los niños que sufren de epilepsia se someten a múltiples pruebas de laboratorio. Estos incluyen pruebas clínicas generales de sangre y orina, pruebas bioquímicas de sangre, determinación de autoanticuerpos específicos y niveles de glucosa y lactato, así como pruebas serológicas.
En algunos casos, también se incluye un examen de los órganos abdominales, ecografía Doppler del cuello y cerebro, electrocardiografía y otros estudios en el plan de examen.
Tratamiento
Algunos padres creen que la epilepsia puede ser curada. Sin embargo, este no es siempre el caso. Algunas formas de esta enfermedad permanecerán con el niño por el resto de sus vidas. El principio fundamental de la terapia es seleccionar el esquema necesario de medicamentos sintomáticos que tengan el efecto terapéutico adecuado, pero que no causen un complejo de síntomas adversos en un niño enfermo.
El tratamiento debe realizarse solo después del establecimiento de un diagnóstico clínico completo. En algunos casos, el tratamiento de la enfermedad se realiza con un solo fármaco.
La complejidad del tratamiento tiene varias ventajas:
ayuda a reducir el riesgo de convulsiones en aproximadamente el 75-85% de los casos;
le permite reducir la dosis de los medicamentos mientras mantiene el máximo efecto terapéutico ejercido;
Reducción de un posible complejo de efectos secundarios como resultado del uso de diferentes grupos de medicamentos.
A partir de la terapia de la enfermedad - el nombramiento de la dosis de edad de la droga. Por lo general, se prescribe en su totalidad de acuerdo con la edad.
La selección de la dosificación se realiza de forma individual. Este cálculo lo realiza un neurólogo pediátrico, que trata y controla a un niño que sufre de epilepsia.
Actualmente, los médicos prefieren los medicamentos que tienen una liberación gradual y temporal. Tales drogas pueden prevenir nuevas convulsiones mejor que sus predecesoras. Los principales medios son los metabolitos del ácido valproico. Estos incluyen "Depakinhrono", "Konvuleksretard". Además, los medicamentos a base de carbamazepina se utilizan para eliminar los síntomas adversos.
Durante la cita de la terapia, es necesario que las convulsiones no aparezcan en el niño durante un mes o más. Si no se logra este objetivo, entonces los médicos recetan otros medicamentos del segundo y tercer nivel, y el medicamento anterior se cancela.La cancelación se lleva a cabo muy lentamente, en un par de semanas. Tal falla sistemática puede reducir el posible riesgo de efectos secundarios.
El cumplimiento de la dieta cetogénica terapéutica juega un papel importante en el tratamiento de la epilepsia. Para prevenir nuevos casos de enfermedad, el menú infantil debe contener la cantidad óptima de proteínas y alimentos grasos.
Dicha dieta intensiva es necesaria para que el niño compense el metabolismo alterado. La ingesta calórica diaria debe ser respetada.
En algunas situaciones, se prescriben barbitúricos. Actualmente, hay formas de dosificación que deben aplicarse solo una vez al día. Este método de tratamiento se utiliza principalmente con fines profilácticos. Estos medicamentos tienen muchos efectos secundarios. Estos incluyen letargo severo y debilidad general, deterioro severo de la memoria y atención, dificultad patológica para recordar, trastornos dispépticos, hepato-nefrotoxicidad, daño al tejido pancreático, diversos trastornos del metabolismo de la porfirina y aparición de edema.
Rehabilitación
La psicosomática desempeña un papel importante al provocar nuevos ataques de contracciones convulsivas. Especialmente a menudo el estrés psico-emocional lleva a la aparición de convulsiones en las adolescentes. La prevención de cargas excesivas es necesaria para el desarrollo de nuevos ataques de la enfermedad.
Se requiere la observancia del régimen diario óptimo para todos los bebés que sufren epilepsia.
El largo curso de la enfermedad lleva al hecho de que el niño tiene múltiples trastornos musculares. Para eliminar estos síntomas adversos, se requiere un curso de masaje médico para bebés. La secuencia de movimientos de masaje permite mejorar el tono muscular y aliviar la tensión muscular anormal. A los niños con epilepsia se les aconseja realizar varios cursos de masaje médico durante todo el año.
En este video, aprenderá sobre el diagnóstico de epilepsia en la clínica "Family Doctor".