¿Qué es la inseminación artificial y cómo es el procedimiento?
La mayoría de las parejas casadas en el proceso de su vida juntos, tarde o temprano planean tener hijos. En algunos, esto ocurre naturalmente, sin intervención médica, y en otros, como resultado de problemas con el sistema reproductivo de uno o ambos cónyuges, utilizando tecnologías médicas. Uno de los métodos más efectivos para resolver el problema de la infertilidad en nuestro tiempo es la inseminación artificial.
Características especiales
Las estadísticas decepcionantes muestran que cada segundo matrimonio en el mundo está experimentando más o menos problemas con la concepción. Y, contrariamente a la creencia popular de que la infertilidad femenina es mucho más común, solo un tercio de estos casos se produce como resultado del deterioro de la función reproductiva en las mujeres.
Actualmente, se utilizan tres tecnologías principales de inseminación artificial para el tratamiento de la infertilidad:
- fertilización in vitro (FIV);
- inyección intracitoplasmática de espermatozoides (ICSI);
- Inseminación artificial.
La elección del método de inseminación artificial es realizada por un médico especialista en reproducción. En este momento, según numerosas revisiones, la tecnología más popular es la FIV.
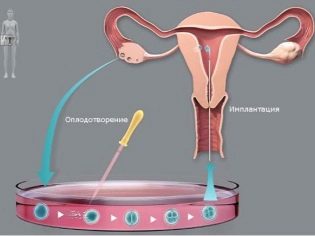
Cuando la concepción de la FIV ocurre fuera del cuerpo de la madre, como debería ocurrir durante la fertilización natural.
La FIV es un procedimiento bastante complicado, para cuya implementación efectiva es necesario utilizar una gran cantidad de agentes hormonales. Debido a la ingesta de estos medicamentos, se inhiben las capacidades funcionales de los ovarios y la glándula pituitaria. Durante la terapia hormonal, es importante monitorear de cerca los cambios que ocurren en el cuerpo de la mujer.
Después de recibir todos los datos de los estudios de laboratorio y la determinación final del método de terapia, la mujer se encuentra bajo la supervisión continua de un especialista. La dinámica de todos los cambios en el sistema endocrino del paciente, que se producen como resultado del uso constante de medicamentos hormonales, se controla mediante el uso de análisis de sangre bioquímicos, que deben tomarse diariamente.
Cabe señalar que un control tan cuidadoso de los médicos no está justificado en todos los casos. La mayoría de las veces, todo el curso de preparación para el procedimiento de FIV ocurre de forma ambulatoria.
A esto le sigue la segunda etapa de la FIV: el cultivo y posterior recolección de material biológico femenino. Como se dijo, en la etapa inicial de preparación para el procedimiento, el medicamento suprime los antecedentes hormonales naturales del paciente. Después de eso, un especialista prescribe medicamentos que pueden estimular activamente la ovulación. Como resultado, en los ovarios pueden crecer unos cincuenta folículos en los que hay óvulos. Posteriormente, se convertirán en el material biológico que será necesario para este procedimiento.
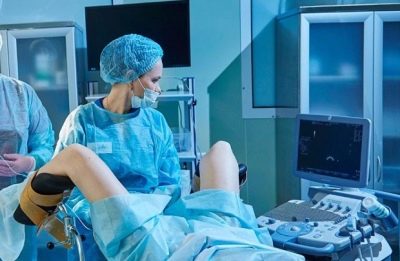
Los especialistas diarios registran un aumento de los folículos. Para ello, a la mujer se le realiza una ecografía de los ovarios. Tan pronto como llega el momento en que los folículos alcanzan el tamaño requerido para la FIV, la mujer recibe una punción. Por supuesto, si el sitio de punción no anestesia al sitio de pre-recolección, entonces tal manipulación puede ser bastante desagradable.Por lo tanto, en la mayoría de los casos, cuando se realiza una punción, los médicos usan una forma leve de anestesia general. Para hacer esto, antes del procedimiento, se inyecta a la paciente en el medicamento de la vena y, después de un rato, se duerme.
La anestesia dura un promedio de no más de media hora, y el procedimiento de punción dura de 5 a 10 minutos.
Llevar a cabo esta manipulación requiere un especialista altamente calificado, ya que si la aguja se inserta incorrectamente, los ovarios o las trompas de Falopio se pueden dañar (perforar). Toda la manipulación es visualizada por una máquina de ultrasonido o por laparoscopia.
Después de retirar las células, se colocan en el medio más adecuado para seguir trabajando con ellas.
Si la manipulación es exitosa, entonces la mujer puede regresar a casa el mismo día.
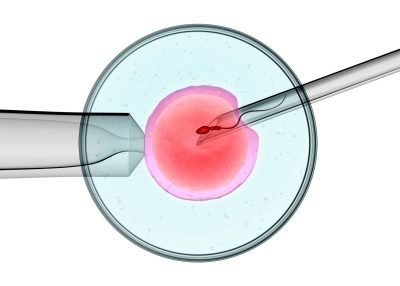
En la tercera etapa de la fertilización in vitro, la participación del padre del feto se hace necesaria: debe pasar esperma para fertilizar la célula reproductiva femenina en un entorno artificial. Cuando el especialista en FIV recibe todos los materiales biológicos necesarios, procede directamente al propio procedimiento de fertilización: las células germinales masculinas y femeninas se colocan en tubos especiales, donde deben fusionarse.
Cuando se ha producido la fertilización y el embrión comienza a desarrollarse activamente en lugar de la célula madre, debe permanecer en el entorno creado artificialmente durante varios días.
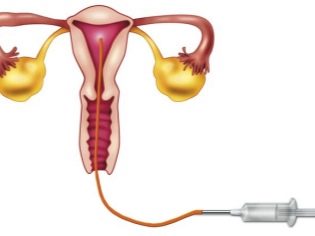
La etapa final de la FIV es la transferencia de una célula fertilizada directamente al útero. Esta manipulación también se produce bajo la acción de la anestesia. En un procedimiento, una mujer puede ser "plantada" de uno a cuatro embriones.
A veces se utiliza el concepto de "crio-transferencia". Este término significa la transferencia de óvulos fertilizados de la cavidad del útero al ambiente externo (en condiciones especiales) o la transferencia de embriones “congelados” (“criogénicos”) a la cavidad del útero.
Durante la FIV, se administra al paciente un promedio de 1 a 4 huevos fertilizados para aumentar las posibilidades de una concepción exitosa. Todos o varios de ellos pueden implantarse con éxito en la capa mucosa del útero, pero es posible que todos salgan de la cavidad uterina durante la siguiente menstruación. En este caso, la mujer tendrá que repetir el procedimiento de FIV.
Pero si, sin embargo, se produjo el embarazo y se implantaron con éxito varios embriones, o incluso los cuatro, en el endometrio, entonces, de acuerdo con el testimonio de un especialista o a petición del paciente, varios de ellos pueden extraerse del útero y colocarse en condiciones artificiales especialmente creadas para ellos. que estarán en estado congelado según un determinado método.
El proceso de extracción de embriones al entorno externo se denomina reducción de embriones. Esto se hace con el objetivo de que en caso de un intento fallido de FIV haya una posibilidad de implantación de embriones congelados. Gracias a la técnica de transferencia criogénica, en caso de un trasplante sin éxito, no será necesario que una mujer vuelva a someterse a una estimulación del sistema reproductivo para el inicio de la ovulación, ya que no necesitará tomar múltiples inyecciones ni tomar píldoras. Además, un padre potencial puede evitar volver a pasar la muestra de esperma.
Como ya se mencionó, hay casos en que todos los embriones inyectados en el útero han echado raíces, en este caso, la decisión de dejar todo o eliminar el "extra" pertenece a la mujer. Este matiz se convierte en el principal argumento de los opositores de la FIV, quienes consideran este aspecto bioético inaceptable tanto desde el punto de vista de la religión como en el derecho humano a la vida.
En la forma congelada, los huevos fertilizados se almacenan en un almacenamiento especial, donde se mantienen las condiciones óptimas para su estado viable. Puede almacenarlos de varios meses a varios años, según el deseo de los padres biológicos. Este servicio se paga.Su costo depende de la duración y condiciones de almacenamiento de los embriones.
Después de la transferencia de embriones, la paciente debe estar completamente descansada durante un cierto tiempo, después de lo cual puede irse a casa.
El médico tratante prescribe a una mujer que se ha sometido previamente a este procedimiento y toma medicamentos que tienen un efecto positivo en la condición del endometrio (revestimiento uterino). Además, se le puede recomendar que tome sedantes, así como medicamentos que reducen la contractilidad del útero.
En las próximas dos semanas, es extremadamente importante para una mujer prestar especial atención a su estado físico y emocional: evitar el esfuerzo excesivo y las situaciones estresantes, y también caminar más. Sería ideal en esta situación tomar unas vacaciones o ir al hospital.
Después de dos o tres semanas después de la implantación de un óvulo fertilizado, una mujer se está sometiendo a un estudio de ultrasonido, que puede usarse para evaluar la efectividad del procedimiento, es decir, para confirmar o negar la aparición de un embarazo. Con el resultado exitoso de la FIV, la futura madre debería continuar tomando los medicamentos que se le recetaron, pero si ninguno de los embriones "insertados" podría implantarse en el endometrio, estas células abandonarán el útero con el siguiente flujo menstrual.
ICSI
Esta tecnología es un principio mejorado de la fertilización in vitro.
Cuando ocurre, el germen no aparece arbitrariamente en un tubo de ensayo, sino a través de un instrumento similar a una cánula larga.
ICSI se utiliza en caso de reducción o falta de movilidad espermática. Además de este matiz, el procedimiento ICSI es una repetición absoluta de la FIV.
Inseminación intrauterina
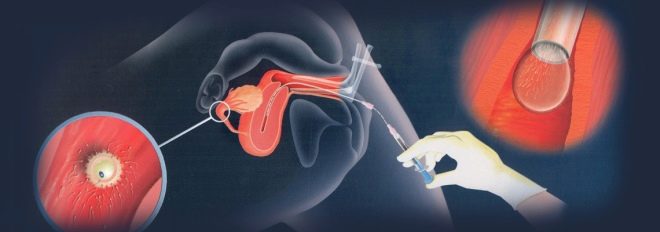
Durante la inseminación intrauterina, se inyecta líquido seminal directamente en la cavidad uterina de una mujer en el período ovulatorio con un catéter especial.
Este método se utiliza cuando, por alguna razón, las células sexuales masculinas no tienen la oportunidad de llegar a la cavidad uterina (por ejemplo, con una motilidad espermática baja o con una viscosidad excesiva del moco del canal cervical).
Indicaciones
El procedimiento de inseminación artificial se puede llevar a cabo en caso de problemas con la concepción tanto en uno de los socios como en ambos. Las razones para la aparición de tales dificultades son muchas.
Por lo tanto, las parejas que han tenido relaciones sexuales regulares durante un año sin usar ningún método anticonceptivo no son estériles. Este estado de cosas, sin duda, requiere una apelación a los especialistas en el campo de la salud reproductiva para su posterior examen y tratamiento. Por supuesto, el hecho de que el embarazo no ocurra durante un cierto período de tiempo no es una indicación absoluta para la FIV.
En cuanto a los casos más comunes en los que la FIV está realmente indicada, estos incluyen:
- Ovario poliquístico. Este es un cambio patológico en la estructura y función de los ovarios como resultado de las alteraciones en el ciclo. El impulso para el desarrollo de esta enfermedad es un fallo en la producción de estrógenos y la formación de folículos y un aumento en la concentración de andrógenos - hormonas sexuales masculinas, lo que conduce a la aparición de muchos quistes pequeños en la estructura de los ovarios y, como resultado, la esterilidad.
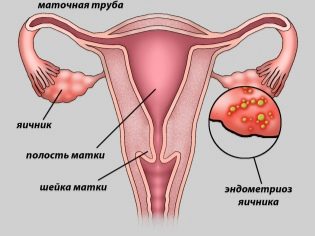
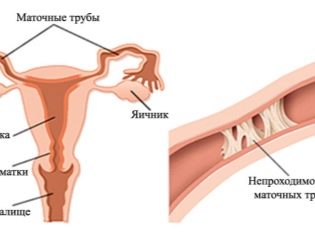
- Obstruccion o falta de trompas de Falopio.
- Endometriosis Una enfermedad en la que las células del endometrio, la capa mucosa de la pared uterina, se expanden más allá de ella.
- PatologíasAfectando la calidad del esperma masculino.
- Infertilidad etiología inexplicable.
No hace mucho tiempo, en la práctica clínica mundial, se decidió realizar una terapia de infertilidad (que a veces tomaba muchos años) para mujeres mediante diversos métodos conservadores: tratamiento farmacológico con preparaciones hormonales, fisioterapia, masajes, tratamientos de spa, etc.
La inseminación artificial en tal situación se consideraba una opción extrema, por lo que las mujeres acudieron a los especialistas en este campo como mujeres bastante maduras (en términos de función de maternidad). Este enfoque es absolutamente erróneo, ya que a esta edad la probabilidad de un resultado exitoso del procedimiento se reduce varias veces.
En nuestro país, hay suficientes especialistas altamente calificados que se ocupan de problemas de infertilidad, a los que a veces los cónyuges sin hijos hacen citas con unos meses de anticipación.
Pros y contras
La tarea principal de la inseminación artificial es el nacimiento de un niño sano, por lo que si se logra este objetivo, se nivelan todas las desventajas de dicha manipulación. Según las estadísticas, más de un tercio de los casos de inseminación artificial dan lugar al embarazo. Sin embargo, debe tenerse en cuenta que se trata de una tecnología bastante compleja, que también puede tener consecuencias para la salud del paciente. Una mujer debe tener la más completa idea de los posibles riesgos para poder conscientemente, después de sopesar todos los pros y los contras, podría tomar una decisión final sobre la conveniencia de tal manipulación.
En el caso de un injerto exitoso de embriones, existe una alta proporción de probabilidades de que se implanten varios embriones en la membrana mucosa del útero y se desarrollará un embarazo múltiple. Por lo tanto (a petición de una mujer), los embriones "adicionales" pueden reducirse, lo que, a su vez, puede provocar un aborto espontáneo. Si deja todos los embriones, aumenta el riesgo de hipoxia (falta de oxígeno) y de nacimientos prematuros.
¿Qué influye en un resultado exitoso?
Se influye en el porcentaje de probabilidad de embarazo como resultado de la inseminación artificial. siguientes factores:
- edad de los padres potenciales;
- la causa de la infertilidad de una pareja sin hijos;
- los resultados de la punción ovárica (características de los huevos y su número);
- la calidad del fluido seminal de un padre potencial;
- el número de embriones resultantes de la fusión de células germinales masculinas y femeninas en condiciones de laboratorio que son capaces de desarrollarse;
- la inutilidad de la pareja;
- el estado de la mucosa uterina en el momento del injerto embrionario (la presencia o ausencia de cicatrices, procesos inflamatorios, etc.);
- el número de intentos previos del procedimiento de FIV;
- grado de cualificación de los médicos en una institución médica particular;
- la corrección de la fase preparatoria;
- la presencia de enfermedades hereditarias;
- estilo de vida de los padres potenciales y sus malos hábitos;
- La presencia de enfermedades inflamatorias agudas o crónicas no tratadas en su totalidad en el momento del injerto embrionario.
Aspectos éticos y legales.
Además de las limitaciones médicas de la inseminación artificial, existen leyes que requieren su cumplimiento. Por ejemplo, al estar en un matrimonio formal, se requiere el consentimiento del cónyuge para la FIV, especialmente si el esperma del donante se utilizará como material biológico masculino. Esto se debe al hecho de que los niños nacidos en matrimonio se adquieren automáticamente como el padre del cónyuge de su madre. Sin embargo, el padre es totalmente responsable de criar a este hijo, independientemente de su parentesco verdadero.
Por lo tanto, si, debido a consideraciones éticas, religiosas o de cualquier otra índole, el marido protesta contra la inseminación artificial, la solución de este problema será la negativa del procedimiento por parte de los esposos, si la esposa no convence a su alma gemela.
En el caso extremo, una mujer puede divorciarse y participar en este programa en el estado de mujeres libres.
Un hombre que se ha convertido en donante de esperma no puede obtener información personal sobre una mujer que ha sido fertilizada artificialmente con su material biológico. En relación con el niño que nació de esta manera, no tiene obligaciones materiales.
Algunas parejas sin hijos durante mucho tiempo no se atreven a recurrir al procedimiento de inseminación artificial debido a consideraciones religiosas y éticas. Las principales religiones del mundo (cristianismo, islam, budismo) aceptan esta "concepción inmaculada" como la medida más extrema. Además, el uso por parte de los esposos del esperma donante, la concepción de una mujer soltera y la reducción de embriones en el caso de un embarazo múltiple se consideran inaceptables. Además, el cristianismo no acepta categóricamente la maternidad sustituta.
Cómo funciona el procedimiento de FIV, ver más abajo.