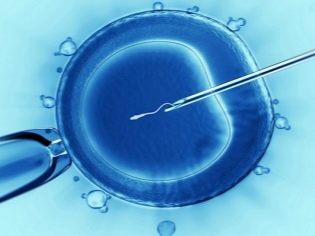
¿Qué es ICSI - inyección intracitoplásmica de espermatozoides, cómo es el procedimiento?
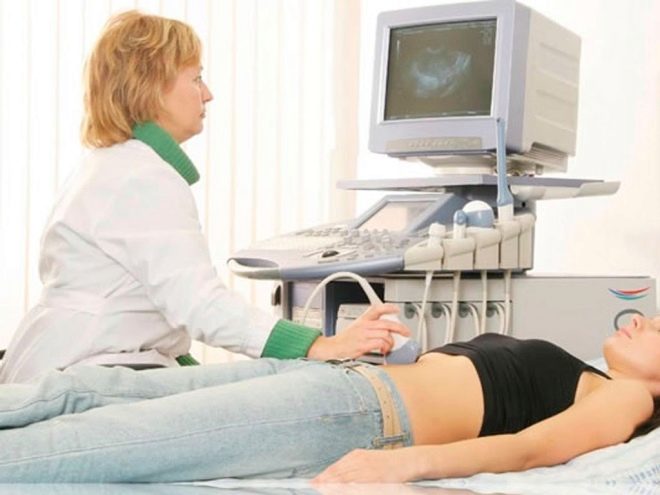
Cuando una pareja no puede concebir a un bebé durante mucho tiempo, pero la medicina no puede ayudarlos con medicamentos y otros medios, se recomienda la fertilización in vitro. Con la FIV, el óvulo se fertiliza fuera del cuerpo femenino, en un tubo de ensayo. Si la fusión de las células sexuales de un hombre y una mujer no se produce en el tazón del laboratorio, entonces es demasiado pronto para desesperarse, porque uno de los métodos de inseminación artificial, ICSI, puede acudir al rescate. Que este tal y como tal procedimiento se lleve a cabo, lo diremos en este artículo.
Definicion
La abreviatura "ICSI" se deriva del inglés "ICSI": inyección intracitoplasmática de esperma, que literalmente significa "inyección intracitoplasmática de esperma". ICSI es un método moderno para tratar varias formas de infertilidad, que permitió que miles de parejas con formas complejas de trastornos reproductivos obtuvieran la alegría de la maternidad y la paternidad.
Este método no debe confundirse con la FIV en su totalidad o con la inseminación artificial. Cuando se produce la fecundación por inseminación intrauterina dentro del cuerpo femenino, donde la proporciona la naturaleza, en la parte ampular de una de las trompas de Falopio. El esperma simplemente se inyecta a través de un catéter delgado en la cavidad uterina, lo que permite que un mayor número de células germinales masculinas sobrevivan y alcancen con éxito la célula del óvulo. En la FIV, el óvulo es fertilizado por el esperma en una placa de Petri de laboratorio. Al mismo tiempo, las células espermáticas "asaltan" la membrana del ovocito casi de la misma manera que lo hacen en condiciones naturales con concepción natural.
Se requiere ICSI cuando los espermatozoides no pueden fertilizar un óvulo, incluso en el laboratorio de embriología, con todas sus composiciones nutricionales, mediante la limpieza previa de la eyaculación de impurezas y fluido seminal. Luego, los médicos hacen un verdadero milagro, que requiere mucha experiencia y cierta "joyería" de ellos: inyectan la célula de esperma más saludable con una aguja delgada directamente debajo de la cáscara del huevo, en su fluido citoplasmático. Una vez en el lugar donde se necesita, el esperma tiene una mejor probabilidad de fertilización.
Con la concepción natural, la inseminación o la FIV en la placa de Petri, los espermatozoides tienen que superar varios obstáculos: una corona radiante, una cáscara de huevo brillante y solo los más duraderos pueden penetrar debajo de la cáscara. ICSI le permite "acortar" la ruta.
Los médicos rusos a menudo llaman al método ICSI con la última vocal de choque, y solo los médicos de San Petersburgo pronuncian el primer "I" cuando pronuncian el nombre del procedimiento.
Por primera vez el método fue utilizado por los médicos belgas en 1992. Luego, en el Centro de Reproducción de Bruselas, ayudaron a la pareja a concebir un bebé, que fue tratado sin éxito por infertilidad e incluso realizaron varias FIV durante 20 años.
En Rusia, el método se arraigó un poco más tarde, la principal contribución a su desarrollo fue realizada por científicos del NIIAP - Instituto de Investigación de Obstetricia y Pediatría. Los primeros intentos de entregar "esperma" manualmente al óvulo se hicieron antes, durante la época soviética, cuando los dos primeros FIV exitosos se realizaron en Moscú y Leningrado en 1986.Sin embargo, en ese momento, la medicina no tenía equipo de alta precisión que permitiera alcanzar la precisión a nivel celular.
Hoy existen tales oportunidades, el procedimiento ICSI se considera de alta tecnología. Se lleva a cabo por motivos médicos, que están estipulados por la Orden del Ministerio de Salud, que estipula el procedimiento para proporcionar atención reproductiva asistida a los rusos.
Puede hacer ICSI a su propio costo y de forma gratuita, de acuerdo con una cuota regional o federal.
El procedimiento se lleva a cabo con el esperma del marido, así como con el esperma del donante, si hay indicaciones médicas estrictas, o si la voluntad de la mujer, si vive sola, no tiene pareja sexual permanente. La mayoría de las veces, ICSI se recomienda para la FIV con el espermatozoide de un marido, ya que el esperma del donante se distingue por una excelente "salud", confirmado y comprobado por pruebas de laboratorio. En algunos casos, la ICSI también se puede realizar con el biomaterial del donante, pero esto es relevante si la mujer es soltera y sus ovocitos, debido a la edad u otras razones, tienen conchas demasiado densas que no pueden ser perforadas por espermatozoides sanos.
Indicaciones
Según las estadísticas, la proporción de FIV con ICSI representa aproximadamente el 65% de todos los protocolos de fertilización extracorpórea. Esto significa que la inyección intracitoplásmica de esperma está en gran demanda. La necesidad de un procedimiento de alta tecnología no siempre surge. Está indicado para un espermograma deficiente, que no se pudo eliminar con un tratamiento conservador o quirúrgico. Aquí hay solo unas pocas condiciones patológicas en las que se muestran IVF + ICSI para un par:
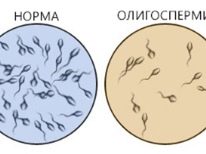
- El número total de espermatozoides en la eyaculación se reduce a un punto crítico (oligozoospermia), o están ausentes debido a la eyaculación retrógrada, o la eyaculación no se produce en absoluto.
- La movilidad de las células sexuales masculinas está perceptiblemente deteriorada (astenozoospermia): en la eyaculación, predominan los espermatozoides inmóviles y sedentarios, así como los espermatozoides con una trayectoria de movimiento irregular, la coordinación alterada.
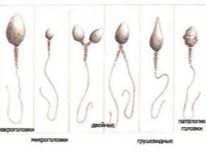
- La teratozoospermia es una afección en la cual las células sexuales morfológicamente modificadas dominan los mutantes en la eyaculación (dos cabezas para un espermatozoide, dos colas o sin cola, varias modificaciones de las estructuras celulares masculinas del sexo).
- La presencia de anticuerpos antisperm en el semen.
- Infertilidad idiopática, cuyas causas después de un examen médico completo no pudieron identificarse.
- Baja calidad de los ovocitos causados por el envejecimiento natural de los ovocitos (en mujeres mayores de 40 años) o por otras causas (hormonales, congénitas, efectos de efectos externos negativos, etc.). Con algunos cambios, las membranas del ovocito se vuelven impermeables a los espermatozoides.
- Protocolos de FIV fallidos durante 2 o más ciclos, si la calidad de las células germinales de un hombre y una mujer en su conjunto cumple con los estándares.
Se debe tener en cuenta que ICSI hace posible que se conviertan en padres incluso en las situaciones más difíciles, cuando ningún otro método y métodos ayudarán. Incluso si la eyaculación no ocurre, o si no hay una sola célula de esperma viva en el semen, los médicos siempre tienen la oportunidad práctica de realizar una recolección quirúrgica de células germinales, por ejemplo, para hacer una biopsia testicular.
Será suficiente obtener solo unas pocas células normales (¡mientras que hay decenas de millones en la eyaculación!) Para que ICSI tenga éxito.
Como se hace
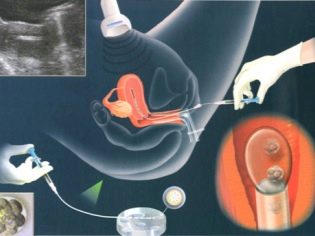
IKSI - trabajo sorprendentemente "delicado". Es absolutamente imposible inyectar una pequeña célula espermática en el espacio citoplásmico de un ovocito usando una aguja de inyección normal, las células se dañarán y el embrión no se obtendrá. Para ICSI usar micromanipuladores hidráulicos o eléctricos. Son muy precisos. Todo el proceso se lleva a cabo bajo microscopios de gran alcance.
Para "trabajar" con material tan fino como las células humanas, se necesitan herramientas especiales: microagujas y micro-succionadores. Estas herramientas están unidas a los manipuladores. Y luego el trabajo del médico embriólogo se parece a una película fantástica: realiza movimientos con sus propias manos y el manipulador repite sus movimientos a través de los joysticks, pero solo a escala microscópica.
Para la fertilización, es importante que el conjunto de ADN del esperma no esté alterado. Por lo tanto, en otras partes del esperma, de hecho, no hay necesidad. En la primera etapa, el embriólogo selecciona el espermatozoide más sano y morfológicamente normal y lo coloca en la superficie de trabajo bajo microscopios. Además, la aguja de micro aguja interrumpe la cola de esperma. La celda se vuelve estacionaria, es más fácil trabajar con ella más.
En la cola con ICSI, no hay necesidad, porque la jaula no necesita nadar, apuntar, moverse. Lo más valioso - el ADN, está en la cabeza del esperma.
El esperma que queda sin cola se retrae en la aguja de la micropipeta. Microprice se conserva el huevo. El lechón está a la izquierda, la microaguja con el esperma en el interior se inyecta en el lado opuesto, a la derecha. Después de la punción de la envoltura del ovocito, el contenido de la micro aguja de la pipeta se inserta en el líquido citoplásmico del huevo.
La pregunta de si el huevo puede sufrir una punción puede responderse afirmativamente. Pero la probabilidad de lesión del ovocito, según las estadísticas médicas disponibles, no supera el 1%. En otros casos, un poco elástico sobre la naturaleza de la cáscara del huevo se aprieta rápidamente en el sitio de la punción y en su interior comienza el proceso más importante de fusión del material genético de la futura madre y el futuro padre.
La célula de huevo se limpia, se coloca en una solución nutritiva especial, donde estará en los próximos días. Los embriólogos cultivarán el embrión si la fertilización tiene lugar antes del momento en que se decide transferirlo a la cavidad uterina de la mujer.
Pasos del procedimiento paso a paso.
ICSI no existe como un programa separado, es parte del protocolo IVF. Por lo tanto, las etapas principales de la FIV + ICSI son casi las mismas que con la FIV convencional, en cuyo protocolo no hay necesidad de inyección intracitoplásmica de espermatozoides. Si le recomiendan FIV con ICSI, el procedimiento se llevará a cabo en varias etapas.
Preparacion
En la etapa preparatoria, tanto las parejas como las mujeres (si se planea que la fertilización se realice con el esperma del donante), se debe realizar un examen médico detallado y se debe presentar una gran lista de pruebas. La lista estándar para una mujer incluye análisis generales de orina y de sangre, análisis de sangre para el VIH, sífilis, hepatitis infecciosa viral B y C, para infecciones por TORCH, para hormonas, para anticuerpos antiesperma.
Asegúrese de someterse a un examen ginecológico, en el que el orden del Ministerio de Salud ruso incluyó ecografía de los órganos pélvicos y glándulas mamarias (para mujeres mayores de 39 años - mamografía), colposcopia, histeroscopia, determinación de la permeabilidad de las trompas de Falopio y análisis de frotis vaginal en bacterias, microflora e infecciones.
El principal análisis para los hombres es el espermograma. Debe hacerse al menos dos veces tres meses antes de la FIV. Con un mal espermograma, se muestra el tratamiento para mejorar la calidad de las células germinales, para lo cual se utilizan las preparaciones de vitaminas y minerales, así como los suplementos dietéticos que mejoran el proceso de espermatogénesis.
Además del espermograma, en el que el médico de la reproducción se basará en la elaboración de un protocolo de FIV individual, un hombre debe someterse a radiografías de tórax, análisis de sangre, tanto generales como de VIH, sífilis y enfermedades de transmisión sexual, como un frotis de uretra
La recolección de todas las pruebas necesarias generalmente toma de 2 a 3 meses.Esta vez, la pareja debe usarse con sensatez: deje de fumar y deje de tomar bebidas alcohólicas, comience a comer bien y enriquezca la dieta con carne, pescado, requesón y otros productos lácteos y lácteos, verduras y frutas. La pareja debe practicar deporte, pero evitar el esfuerzo físico excesivo.
No es necesario visitar el baño, sauna. Especialmente esta prohibición se aplica a los hombres que, en la víspera de donar esperma para la FIV durante tres meses, no deben exponerse a ningún calor del escroto. El sobrecalentamiento de las gónadas ubicadas en él puede empeorar significativamente los índices de eyaculación en un momento crucial.
Protocolo de entrada y estimulación.
Con los análisis y la conclusión del terapeuta de que la mujer ingresa en el protocolo de FIV, debe comunicarse con el especialista en fertilidad 14-15 días antes de la siguiente menstruación. En la primera visita a la clínica, la pareja firmará los documentos necesarios y será informada del tipo de protocolo elegido por el médico. Si se elige un protocolo largo, antes del inicio de la menstruación, a una mujer se le pueden recetar medicamentos hormonales que suprimen la función ovárica, causando una condición que se parece a la menopausia. Después de 2-3 semanas, a la mujer se le prescriben otras hormonas que estimulan la rápida maduración de los folículos en los ovarios.
Con un protocolo corto, lo hacen sin suprimir primero el trabajo de las glándulas genitales femeninas. Pero la etapa de tomar hormonas después de la menstruación (en el día 5-6 del ciclo) está necesariamente presente.
Durante toda la etapa, una mujer a menudo va a la ecografía y dona sangre para hormonas. Esto le permite al médico evaluar la tasa de crecimiento de los folículos y prevenir la respuesta inadecuada de los ovarios a la estimulación hormonal, ya que puede ser insuficiente o excesiva. Con insuficiente, no puede obtener el número correcto de óvulos maduros para ICSI, y con exceso, puede desarrollar el síndrome de sobreestimulación, que en sí mismo es muy peligroso para la salud de la mujer.
Tan pronto como los folículos (al menos tres) alcanzan tamaños de 16 a 20 mm, se administra HCG a la mujer. Esta hormona permite que los óvulos dentro de los folículos maduren en un modo acelerado durante 36-37 horas, después de lo cual es posible realizar la punción de los ovarios.
Obtención de óvulos y esperma
Los espermatozoides para el procedimiento ICSI se obtienen de la manera tradicional: mediante la masturbación. Si está permitido que un hombre tome el material en casa y lo lleve al laboratorio a más tardar 40 minutos antes de realizar el análisis, entonces debe tomar el esperma de la FIV en la clínica inmediatamente el día en que se planea la fertilización.
En este día, la pareja viene a la clínica juntos: el hombre va a una habitación separada para recoger el eyaculado, que se entrega de inmediato al laboratorio. Si la masturbación no ayuda (el hombre no tiene erección, la parte inferior del cuerpo está paralizada, no hay eyaculación o se produce eyaculación retrógrada), el procedimiento para recolectar células germinales se realiza bajo anestesia mediante biopsia testicular o extracción de esperma del epidídimo.
Si el procedimiento se realiza con el uso de espermatozoides donantes, se administra desde un cryobank, se descongela lentamente y se realiza un estudio de los indicadores de espermatozoides después de la crioconservación.
En el laboratorio, el material biológico de un hombre se somete a una limpieza primaria, liberada del fluido seminal. Entre los espermatozoides concentrados restantes, solo las mejores células se aíslan mediante examen microscópico, se colocan en un medio nutriente.
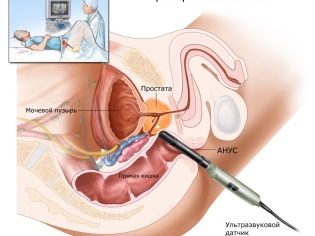
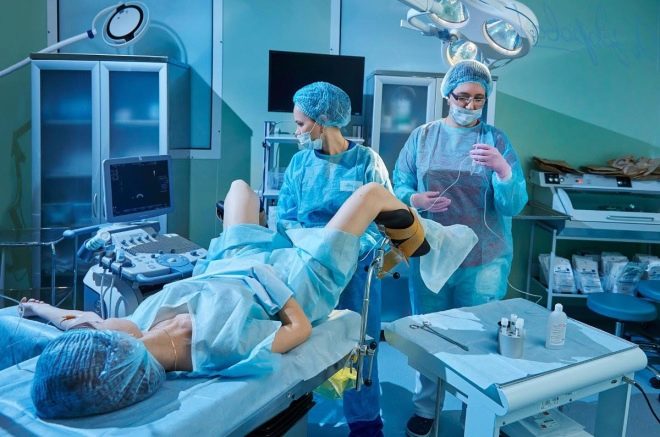
A una mujer se le da una punción de los ovarios para obtener los óvulos. El procedimiento se realiza bajo anestesia general, que se administra por vía intravenosa. Usando una aguja larga y delgada, un método de aspiración guiado por ultrasonido hace una punción a través de la vagina, retira la aguja hacia los folículos maduros y extrae líquido de ellos junto con los ovocitos.
El paciente permanece en la clínica durante unas horas más para salir de la anestesia. Los médicos observan su condición.Desde el día de la punción, le recetan medicamentos de progesterona que ayudarán a preparar el endometrio para la implantación de embriones.
Los huevos resultantes son enviados al mismo laboratorio de embriología. Se liberan del fluido folicular, se lavan, se cuentan y se evalúa la calidad del material. Los mejores y más viables huevos son permitidos para la fertilización.
Fertilización y transferencia.
Después de que el médico, con la ayuda de un micromanipulador, transfiere los espermatozoides seleccionados a los óvulos, comienza el período de observación. Si todo salió bien, después de aproximadamente 16 horas, los primeros cambios se registran a nivel microscópico, y después de un día, el embriólogo puede decir exactamente cuántos embriones se obtuvieron.
El cultivo de embriones dura de 2 a 6 días, depende del protocolo y de las recomendaciones individuales. Luego se decide transferir el embrión al útero de la mujer. Este procedimiento es rápido, no le da ninguna molestia al paciente. Un catéter delgado en la cavidad uterina se vertirá una pequeña cantidad de medio nutriente con un número predeterminado de embriones.
Por un lado, un mayor número de embriones aumenta la probabilidad de embarazo, pero por otro lado, crea riesgos de embarazos múltiples, y no todas las parejas acuerdan triplicarse o gemelos. La bioética recomienda que los médicos elijan el número óptimo de embriones y convenzan a sus pacientes para que no lo excedan. En Rusia hay 2-3 embriones.
La resección (remoción de embriones “extra” después de la implantación) crea problemas morales para muchas parejas, y la mayoría de las religiones del mundo lo consideran un aborto.
Después de la transferencia, se recomienda limitar la actividad del motor. A una mujer se le da una baja por enfermedad, y puede, con la conciencia tranquila, pasar varios días en la cama.
La espera dura 14 días después de la transferencia, luego la mujer puede hacer un análisis de sangre para detectar hCG y averiguar si se ha producido un embarazo. Una semana después, puede hacer el primer ultrasonido para confirmar y evaluar el estado del útero, los ovarios y los embriones.
Efectividad
La efectividad de la fertilización in vitro utilizando ICSI en el protocolo aumenta la probabilidad de embarazo. Si la FIV convencional termina en el embarazo solo en el 35-45% de los casos, la tasa de éxito después de la inyección intracitoplásmica de espermatozoides es algo mayor, a un nivel del 50-55%.
Los embriones después de ICSI se desarrollan más exitosamente, porque el esperma para la fertilización se usa sin exageración selectiva. En el 85% de los embarazos exitosos, una mujer tiene un hijo perfectamente sano. Desafortunadamente, el porcentaje de embarazos no exitosos y las complicaciones durante la gestación después de ICSI no difiere del mismo indicador después de la FIV habitual: el 20% de las mujeres embarazadas pierden a sus bebés en las primeras etapas por varias razones: aborto espontáneo, embarazo no desarrollado, embarazo ectópico.
Los futuros padres deben saber que ICSI no garantiza la ausencia completa de anomalías congénitas en el feto, ya que, a diferencia de la fertilización natural, que ocurre varias horas después de la ovulación, con ICSI, no hay selección natural.
Con la concepción natural, los espermatozoides son "eliminados" en cada etapa del paso del tracto genital, cuando intentan atravesar la membrana de los huevos. Durante la ICSI no hay tal selección y, por lo tanto, la probabilidad de tener un bebé con patologías todavía existe.
Muchos médicos y científicos están convencidos de que un niño concebido por ICSI tiene más probabilidades de heredar las enfermedades de los padres, lo que no les permitió concebir un bebé. Si la naturaleza no ha provisto que una pareja se multiplique, entonces protege a la humanidad del nacimiento de individuos enfermos. El método en sí no tiene nada que ver con eso. Esto es solo un intento de la gente para "engañar" a la naturaleza, para hacer que cambie su decisión.
Es por eso que una pareja antes de ICSI, es deseable visitar a un genetista, para hacer pruebas de compatibilidad y cariotipo.
Si el médico tiene datos sobre enfermedades hereditarias, también recomendará diagnósticos previos a la implantación después del cultivo de embriones: para realizar "exámenes" de los embriones que han heredado la enfermedad, y solo se pueden plantar embriones sanos en el útero.
Pros y contras
La preparación para la FIV con ICSI es idéntica a la preparación habitual para la fertilización in vitro, la pareja no tendrá que hacer nada especial, y esta es la primera ventaja. La ventaja indudable del método puede considerarse una mayor probabilidad de un embarazo exitoso. Pero después de todo, un punto negativo es que la probabilidad de volver a estar un poco por encima del 50-55% no garantiza a la pareja que puedan convertirse en futuros padres en el protocolo actual.
Las ventajas incluyen características avanzadas que dan los pares de métodos. Estos son la edad de las mujeres (mayores de 40 y hasta 45 años si es necesario), la capacidad de realizar la fertilización in vitro con VIH en un hombre sin riesgo de infección para un feto y una serie de otras situaciones en las que es difícil encontrar una salida razonable utilizando otros métodos.
La desventaja obvia es el costo del procedimiento, es muy alto. Si no puede quedar embarazada la primera vez, el dinero de la pareja no se devolverá y el siguiente protocolo deberá pagarse nuevamente a su costo total.
Además, a veces este método no se puede utilizar en absoluto: está contraindicado una serie de enfermedades somáticas y mentales, tumores, enfermedades inflamatorias y defectos del desarrollo o cambios postraumáticos en el área del útero y los ovarios. No existen contraindicaciones del hombre.
Precio
ICSI en el protocolo conduce a un aumento inevitable y bastante notable en el costo de la FIV. El costo afecta a la región seleccionada, una institución médica particular. En promedio, el costo debido a la necesidad de inyectar esperma en el líquido citoplásmico del ovocito aumenta en 50-125 mil rublos.
Si consideramos que el precio promedio de la FIV en Rusia en 2018 es de 140-250 mil rublos, es fácil calcular el costo mínimo y máximo del mismo procedimiento, pero con ICSI - 190-370 mil rublos.
No crea las tentadoras ofertas promocionales de clínicas, que indican en los precios de Internet para ICSI e IMSI (selección del mejor esperma) dentro de 15 mil rublos. Esto es obviamente un movimiento publicitario, porque en este caso se indica el costo incompleto. Después de agregar el costo de los medicamentos, los reactivos y los medios nutritivos, la cantidad del pago por punción aumentará a los valores rusos promedio.
El precio es alto, no hay garantía de éxito, esto es lo que impide que muchas parejas intenten concebir un bebé con este método. Hay buenas noticias para ellos: ahora ICSI está incluido en el programa de apoyo estatal para la FIV. Puede obtener una cuota federal o regional para el procedimiento y hacerlo de forma gratuita según la política de la OMS. Es cierto que la cantidad de la cuota es de 141 mil rublos en 2018. Es posible que no cubra el costo total del protocolo. En este caso, la diferencia tendrá que pagar extra.
Opiniones
Los comentarios positivos sobre ICSI entre la mayoría de las mujeres que eligen compartir sus propias experiencias con otros en foros temáticos prevalecen. Muchos, incluso después de varios intentos fallidos de FIV, lograron concebir a los bebés desde la primera vez después del protocolo con fertilización utilizando el método ICSI.
Sin embargo, no se pueden ignorar otros comentarios en los que las mujeres describen sus dos, tres o más intentos fallidos de ICSI. Incluso hay revisiones únicas de patologías fetales identificadas como resultado de la detección durante el embarazo, que las mujeres tienden a "descartar" con el método ICSI, porque la calidad de los espermatozoides, incluso la mejor de las opciones que tiene el embriólogo, deja mucho que desear.
Las mujeres que no desean experimentar estrés hormonal grave, especialmente después de varios protocolos de FIV estimulados no exitosos, a menudo están de acuerdo con el ICSI en el ciclo natural.La probabilidad de éxito sin el uso de hormonas es varias veces menor, porque solo puedes obtener 1 huevo (en el caso más raro, dos). Y no garantiza que ambos sean adecuados para el procedimiento, sean fertilizados y transferidos al útero.
La mayoría de las veces, las mujeres que tienen suerte y tienen un embarazo después de ICSI vienen a decir que recibieron dos embriones: uno fue fertilizado en una placa de Petri utilizando el método de FIV habitual y el segundo fue fertilizado por ICSI para aumentar las posibilidades de un inicio exitoso del embarazo tan esperado.
Si los médicos recomiendan ICSI, las mujeres con experiencia deben elegir cuidadosamente una clínica y un médico específico. Asegúrese de leer toda la información disponible sobre el especialista, con las revisiones de sus pacientes.
Si puede contactarlos personalmente, asegúrese de hacerlo y chatear. Esto ayudará a prepararse mejor mentalmente para el próximo procedimiento y con la actitud correcta para acudir al médico para su futura felicidad.
Cómo va el procedimiento de ICSI, vea el siguiente video.